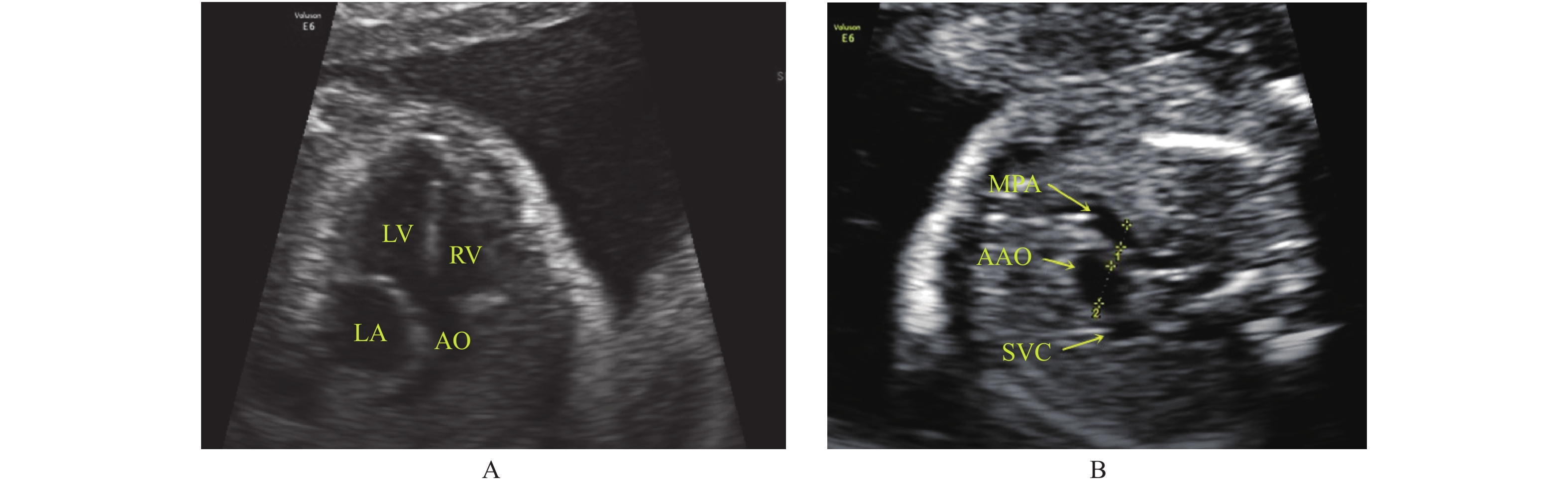
The Value of Echocardiography in Diagnosing Fetal Tetralogy of Fallot
-
摘要:
目的 分析超声心动图诊断胎儿法洛四联症(TOF)的价值。 方法 选取2017年1月至2019年6月在云南省第二人民医院超声科接受胎儿超声心动图检查的558例孕妇作为研究对象,以引产后病理解剖及产后超声心动图随访结果为金标准,计算产前超声心动图诊断灵敏度、特异度、准确率,并对TOF的声像特征进行分析。 结果 共有558例孕妇接受超声心动图检查,经过引产后病理解剖及产后超声心动图随访结果证实共25例TOF胎儿。产前超声心动图检出TOF胎儿共26例,伴肺动脉狭窄的典型TOF20例,伴室间隔缺损的肺动脉闭锁3例,伴肺动脉瓣缺如的TOF2例,误诊2例,漏诊1例。产前超声心动图诊断灵敏度、特异度、准确率、误诊率、漏诊率分别约96%(24/25)、99.62%(531/533)、99.46%(555/558)、0.38%(2/533)、4%(1/25)。以室间隔缺损,主动脉骑跨,肺动脉狭窄、闭锁、肺动脉瓣缺如声像特征为主。 结论 胎儿产前超声心动图是诊断TOF最有重要价值的影像学方法,对评估胎儿预后有重要的临床指导意义。 Abstract:Objective To analyze the value of echocardiography in the diagnosis of fetal tetralogy of Fallot(TOF). Methods 558 pregnant women who underwent fetal echocardiography in the department of ultrasound of the Second People's Hospital of Yunnan Province from January 2017 to June 2019 were selected as the research objects. The pathological anatomy after the induction of labor and the results of postpartum echocardiography follow-up were as used the gold standard to calculate the prenatal echocardiography. The diagnosis sensitivity, specificity, accuracy rate were shown, and the sound image characteristics of TOF were analyzed. Results A total of 558 pregnant women underwent the echocardiographic examination. After the induction of labor, pathological anatomy and postpartum echocardiographic follow-up results confirmed a total of 25 cases of TOF fetus. Prenatal echocardiography detected 26 cases of TOF fetus, 20 cases of typical TOF with pulmonary artery stenosis, 3 cases of pulmonary atresia with ventricular septal defect, 2 cases of TOF with absent pulmonary valve, 2 cases of misdiagnosis, and 1 case of missed diagnosis. The diagnostic sensitivity, specificity, accuracy, misdiagnosis rate and missed diagnosis rate of prenatal echocardiography were approximately 96%(24/25), 99.62%(531/533), 99.46%(555/558), 0.38%(2/533)and 4%(1/25), respectively. It is mainly characterized by ventricular septal defect, aortic straddling, pulmonary artery stenosis, atresia, and absence of pulmonary valve. Conclusion Prenatal fetal echocardiography is the most important imaging method for the diagnosis of TOF, and it has important clinical guiding significance for evaluating the prognosis of the fetus. -
Key words:
- Echocardiography /
- Tetralogy of Fallot /
- Value
-
表 1 产前超声心动图诊断胎儿TOF结果(n)
Table 1. Prenatal echocardiography in the diagnosis of fetal TOF(n)
产前超声
心动图引产后病理解剖及产后超声心动图随访结果 合计 阳性 阴性 阳性 24 2 26 阴性 1 531 532 合计 25 533 558 表 2 产前超声心动图诊断胎儿TOF误诊、漏诊、确诊情况[n(%)]
Table 2. Prenatal echocardiography diagnosis of fetal TOF misdiagnosis,missed diagnosis,diagnosis [n(%)]
诊断方法 n 误诊 漏诊 确诊 引产后病理解剖及产后
超声心动图随访结果25 0(0.0) 0(0.0) 25(100.0) 产前超声心动图 26 2(7.7) 1(3.8) 23(88.5) χ2 2.002 0.981 3.065 P 0.157 0.322 0.080 -
[1] 徐宏耀,姬建胜,王平凡,等. 704 例法洛四联症矫治术的临床分析[J].中国胸心血管外科临床杂志,2016,23(4):408-410. [2] 张本,许炜,张卫达,等. 142例婴儿法洛四联症的外科治疗:附5年随访资料[J].第二军医大学学报,2017,38(1):119-123. [3] 李胜利. 胎儿畸形产前超声与病理解剖图谱. 胸腔、心脏和腹部分卷[M]. 北京: 人民军医出版社, 2015: 322-328. [4] 付晨. 产前超声心动图在胎儿法洛四联症诊断中的应用价值[J].医疗装备,2019,32(20):131-132. doi: 10.3969/j.issn.1002-2376.2019.20.088 [5] 张红,赵跃华,王艳艳,等. 不同超声切面和STIC 技术诊断胎儿法洛四联症的价值分析[J].徐州医学院学报,2017,37(6):384-385. [6] 王海旺. 超声心动图在诊断胎儿法洛四联症中的价值[J].数理医药学杂志,2018,31(6):849-850. doi: 10.3969/j.issn.1004-4337.2018.06.028 [7] 付煜玮,翁宗杰,孙宝娟,等. 胎儿超声心动图结合大血管铸型对胎儿心脏畸形的漏误诊分析[J].中国超声医学杂志,2017,33(4):322-325. doi: 10.3969/j.issn.1002-0101.2017.04.013 [8] 徐霞,贺秀红,刘晓燕,等. 胎儿法洛四联症的产前超声诊断价值及体会[J].实用医学影像杂志,2020,21(1):92-93. [9] 孟庆福. 不同超声切面二维超声和三维超声STIC技术诊断胎儿法洛四联症的价值[J].河南医学研究,2019,28(11):2055-2056. doi: 10.3969/j.issn.1004-437X.2019.11.067 [10] 彭可雨,张洪,梁汉欢,等. CT 联合超声心动图在法洛四联症诊断中的应用价值[J].中国临床研究,2017,30(4):485-488. [11] 莫钟玲,陈丽萍,王银,等. 超声诊断法洛四联症合并右肺动脉缺如1例[J].中国医学影像学杂志,2016,24(7):514. doi: 10.3969/j.issn.1005-5185.2016.07.010 [12] 查长松,黄月红,戚丽,等. 胎儿法洛四联症的超声心动图特征分析[J].实用医药杂志,2016,33(3):213216. [13] 陈清华,陈华娟,彭软. 圆锥动脉干畸形产前超声诊断与误诊分析[J].放射学实践,2017,32(11):1196-1199. [14] 林李梅,郑洪平,李晓云,等. 产前超声诊断胎儿心血管畸形与产后诊断结果对比分析[J].中国妇幼保健.,2018,33(16):3829-3831. [15] 丁洁,施海建,梁喜. 产前超声对胎儿法洛四联症疾病谱的鉴别诊断[J].中国优生与遗传.,2017,25(11):111-113. [16] 张维敏,仝志荣,刘金龙. 法洛四联症肺动脉形态学分析[J].国际心血管病杂志,2017,44(1):39-42. doi: 10.3969/j.issn.1673-6583.2017.01.010 -






 下载:
下载: