Analysis of Structural Abnormality of Temporomandibular Joint in 175 Cases before Orthodontic
-
摘要:
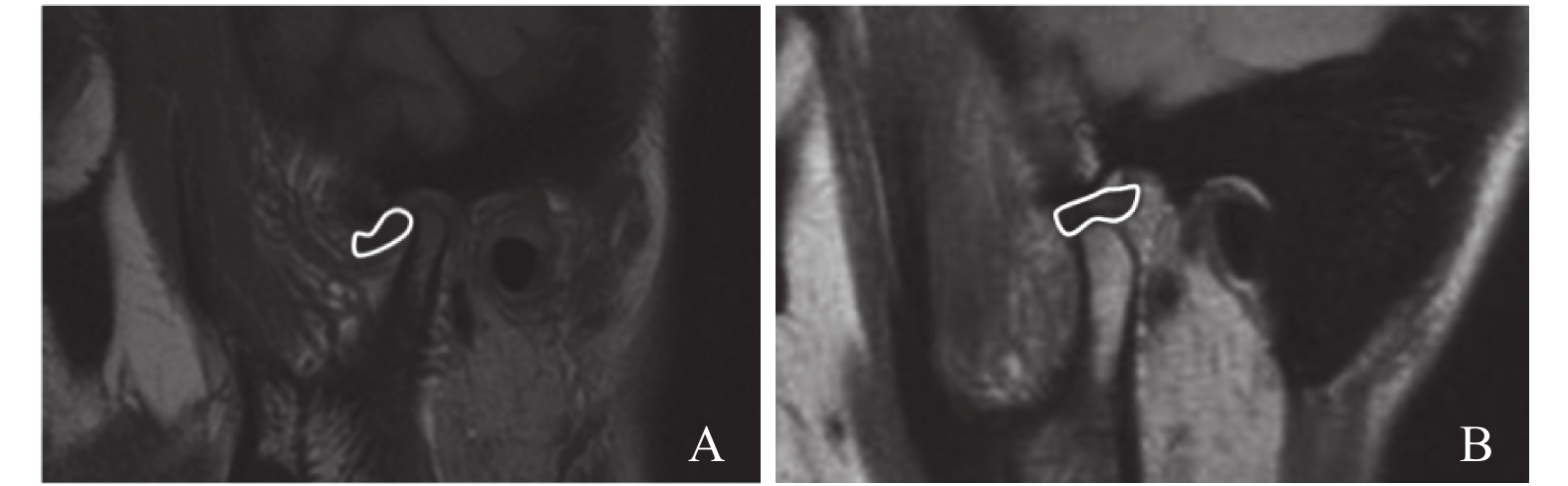
目的 讨论正畸治疗前患者的颞下颌关节结构异常情况,为临床治疗提供指导。 方法 选取2015年10月至2019年10月在云南省第二人民医院(云南大学附属医院)要求正畸治疗的10~40岁患者175例作为研究对象,患者按年龄分为3组:10~20岁组(84例),21~30岁组(68例),31~40岁组(23例)。常规拍摄头颅正侧位片,口腔全景片及双侧颞下颌关节开、闭口位核磁共振片,分析这些患者的年龄、性别,错类别及颞下颌关节结构异常的发生率,并行统计学分析。 结果 175例患者中颞下颌关节结构异常者114例(65.14%),其中10~20岁组71例(84.52%);21~30岁组32例(47.06%);31~40岁组11例(47.83%)。10~20岁组的关节结构异常率高于其余2组,差异有统计学意义(P < 0.05)。从错的类型分析安氏Ⅱ类的异常率为92.68%,安氏Ⅰ类的异常率为37.25%,安氏Ⅲ类的异常率为40.48%,其中安氏Ⅱ类的异常率明显高于安氏Ⅰ类及Ⅲ类,差异有统计学意义(P < 0.05)。从性别分析:女性异常率为90.27%,男性异常率为19.35%,差异有统计学意义(P < 0.05)。 结论 在175例正畸前的求治患者中,颞下颌关节紊乱患者的占比很高,而且该类患者中往往临床表现不明显,易被忽略。特别是10~20岁的安氏Ⅱ类畸形的女性患者,应该引起正畸医师的足够重视。 Abstract:Objective To investigate the abnormal structure of temporomandibular joint (TMJ) in patients before orthodontic treatment, and to provide guidance for clinical treatment. Methods A total of 175 patients aged 10-40 years before orthodontic treatment in our hospital from October 2015 to October 2019 were enrolled as study subjects. Based on age, the 175 patients were divided into three groups.Anteroposterior radiographs of the head and skull, oral panoramic radiographs, and bilateral temporomandibular joint open and closed position MRI were routinely taken; age, gender, classification of malocclusion and the incidence of temporomandibular joint structural abnormality were analyzed. Result Among the 175 patients, 114 cases had TMJ structural abnormality, and the abnormality rate was 65.14%. among 84 patients aged from 10 to 20 years, 71 were abnormal, the abnormal rate was 84.52%; among 68 patients aged from 21 to 30 years, 32 cases were abnormal, the abnormal rate was 47.06%.; among the 23 patients aged from 31 to 40 years, 11 were abnormal, with an abnormal rate of 47.83%. The abnormal rate of joint structure in 10-20-year group was higher than that in the other two groups, the difference was statistically significant (P < 0.05). Analysing based on malocclusion deformity type, the abnormal rate of Angle II is 92.68%, Angle I is 37.25% and Angle III is 40.48%. The abnormal rate of Angle II is significantly higher than that of Angle I class and III class, the difference is statistically significant (P < 0.05). The abnormal rate was 90.27% in female and 19.35% in male. The gender difference was statistically significant (P < 0.05). Conclusion Temporomandibular joint disorder are very common among the patients seeking orthodontic treatment, and the clinical manifestations of such patients are often mild and tend to be ignored. Especially those 10-20-year-old Angle Ⅱ class deformity of female patients should raise more attention of orthodontic doctors. -
表 1 不同年龄段颞下颌关节结构异常率的比较
Table 1. Comparison of abnormal rate of temporomandibular joint structure in different age groups
年龄段
(岁)n 关节结构异常
(n)百分比
(%)χ2 P 10~20 84 71 84.52 26.726 < 0.001 21~30 68 32 47.06* 31~40 23 11 47.83* 与10~20岁组比较,*P < 0.05。 表 2 不同性别颞下颌关节结构异常的比较
Table 2. Comparison of structural abnormalities of temporomandibular joint in different genders
性别 n 颞下关节
结构异常(n)百分比
(%)χ2 P 女 113 102 90.27* 88.654 < 0.001 男 62 12 19.35 与男性比较,*P < 0.05。 表 3 不同错类型颞下颌关节结构异常率比较
Table 3. Comparison of abnormal rates of temporomandibular joint structures of different malocclusion types
错类型 n 关节结构
异常(n)百分比
(%)χ2 P 安氏Ⅰ类 51 19 37.25* 61.178 < 0.001 安氏Ⅱ类 82 78 95.12 安氏Ⅲ类 42 17 40.48* 与安氏Ⅱ类比较,*P < 0.05。 -
[1] 张志愿. 口腔颌面外科学[M]. 第7版, 北京: 人民卫生出版社, 2012: 373. [2] Rusanen J,Pirttiniemi P,Tervonen O,et al. MRI of TMJ in patients with severe skeletal malocclusion following surgical/orthodontic treatment[J]. Cranio,2008,26(3):182-190. doi: 10.1179/crn.2008.024 [3] 杨增龙,何道文,王戎,等. 口腔正畸治疗与颞下颌关节疾病相关性的研究进展[J]. 甘肃医药,2014,33(8):111-113. [4] Nelson G,Ahn H W,Jesong S H,et al. Three-dimensional retraction of anterior teeth with orthodontic miniplaters miniplates in patients with temporomandibular disorder[J]. Am J Orthod Dentofacial Orthop,2012,142(5):720-726. doi: 10.1016/j.ajodo.2011.07.029 [5] Kuroda S,Kuroda Y,Tomita Y,et al. Long-term stability of conservative orthodontic treatment in a patient with rheumatoid arthritis and severe condylar resorption[J]. Am J Orthod Dentofacial Orthop,2012,141(3):352-362. doi: 10.1016/j.ajodo.2010.04.036 [6] 朱英芹. 口腔正畸患者颞下颌关节骨关节病的临床分析[J]. 中外医疗,2019,38(22):45-47. [7] 王泓. 保守正畸治疗颞下颌关节紊乱病的长期稳定性研究[J]. 中国现代医学杂志,2018,28(18):98-102. doi: 10.3969/j.issn.1005-8982.2018.18.019 [8] 张丹. 颞下颌关节紊乱病的正畸考量[J]. 中国实用口腔科杂志,2015,8(8):453-457. [9] 詹寅典,陈铭,王娱,等. 两种牙合型全口义齿对老年无牙颌患者颞下颌关节紊乱病影响的比较[J]. 中国医疗美容,2018,8(8):68-70. [10] 王小旻,李琥,陈文静,等. "手术优先"正畸正颌治疗对颞下颌关节紊乱病的影响[J]. 口腔医学,2017,37(12):1079-1082,1103. [11] 吴媛媛. 成人正畸患者颞下颌关节紊乱病临床分析[J]. 中外医疗,2017,36(10):63-66. [12] Thais Gonzalez da Silveira Coelho,Hugo Cesar Pinto Marques Caracas. Perception of the relationship between TMD and orth-odontic treatment among orthodontists[J]. Dental Press J Orthod,2015,20(1):45-51. doi: 10.1590/2176-9451.20.1.045-051.oar [13] 刘加强,吴勇,孙良严,等. 不同年龄段正畸初诊患者颞下颌关节结构分析[J]. 口腔颌面修复学杂志,2016,11(17):340. [14] 陈欣慰,张善勇,杨驰. 青少年颞下颌关节髁突特发性吸收[J]. 中国口腔颌面外科杂志,2017,10(6):326-328. [15] 陈建中,杨春,王维琦,等. 下颌骨三维有限元模型分析模拟咬合创伤对髁突的力学影响[J]. 昆明医科大学学报,2018,39(6):84. [16] 梁妍华. 颞下颌关节紊乱与正畸治疗的探索[J]. 甘肃医药,2016,65(6):422. -






 下载:
下载: