Expression of XB130 in Hepatocellular Carcinoma and Its Effect on Cell Invasion and Migration
-
摘要:
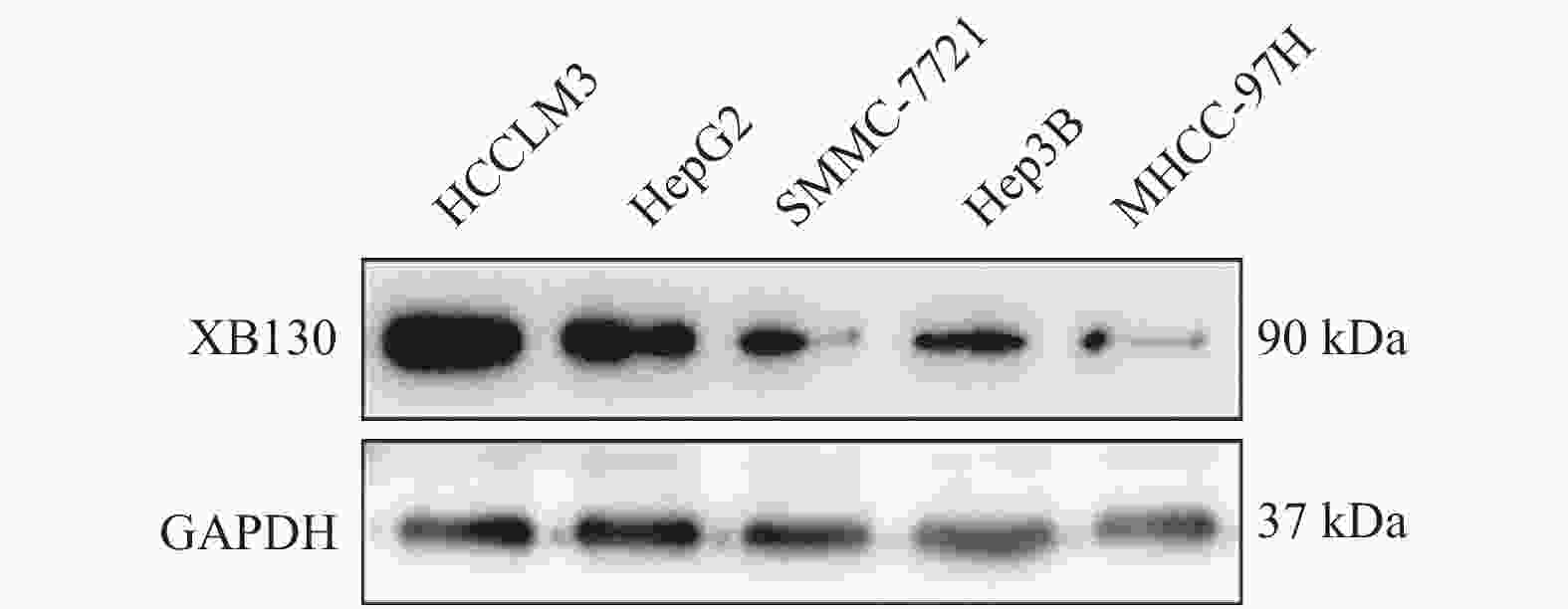
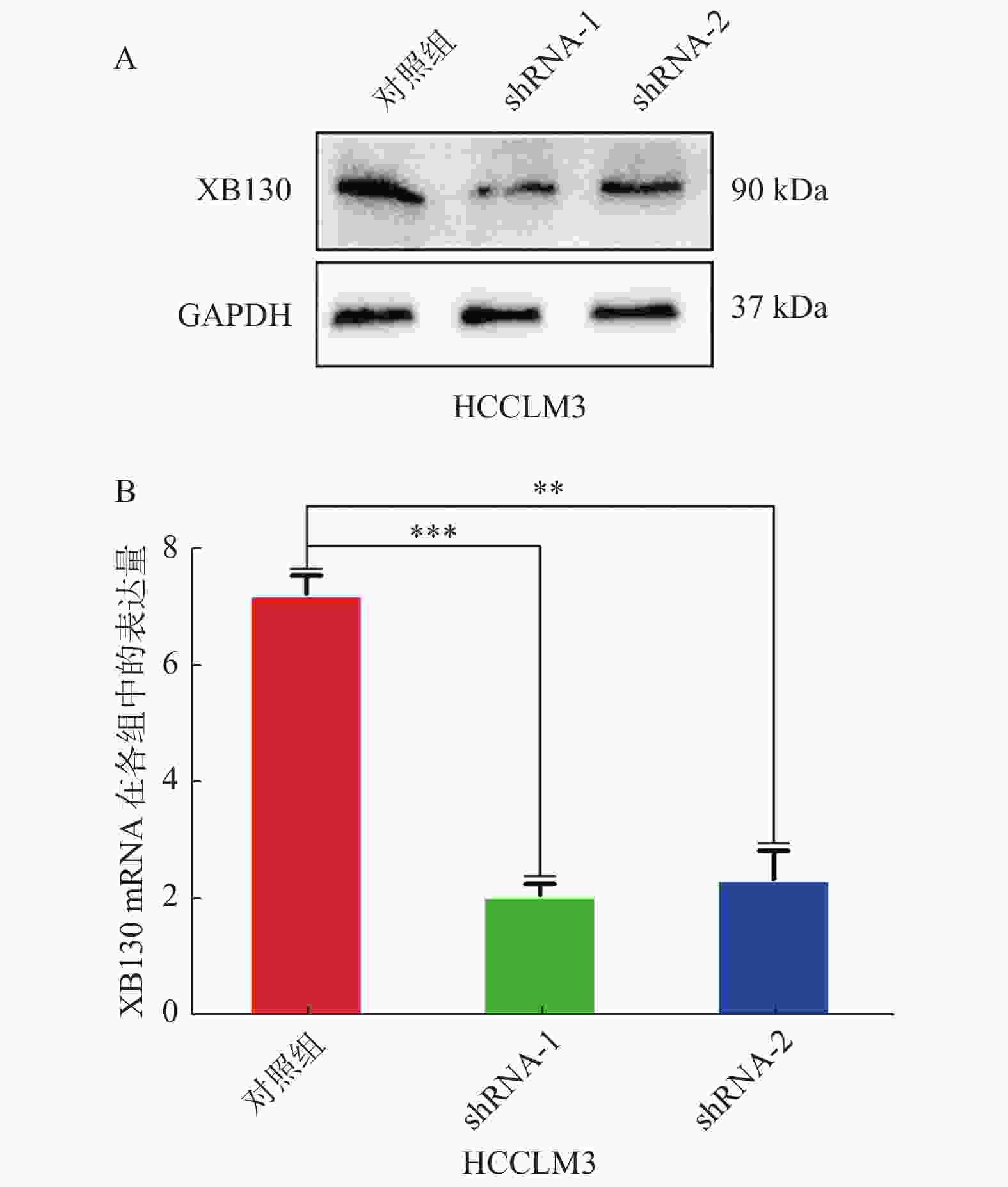
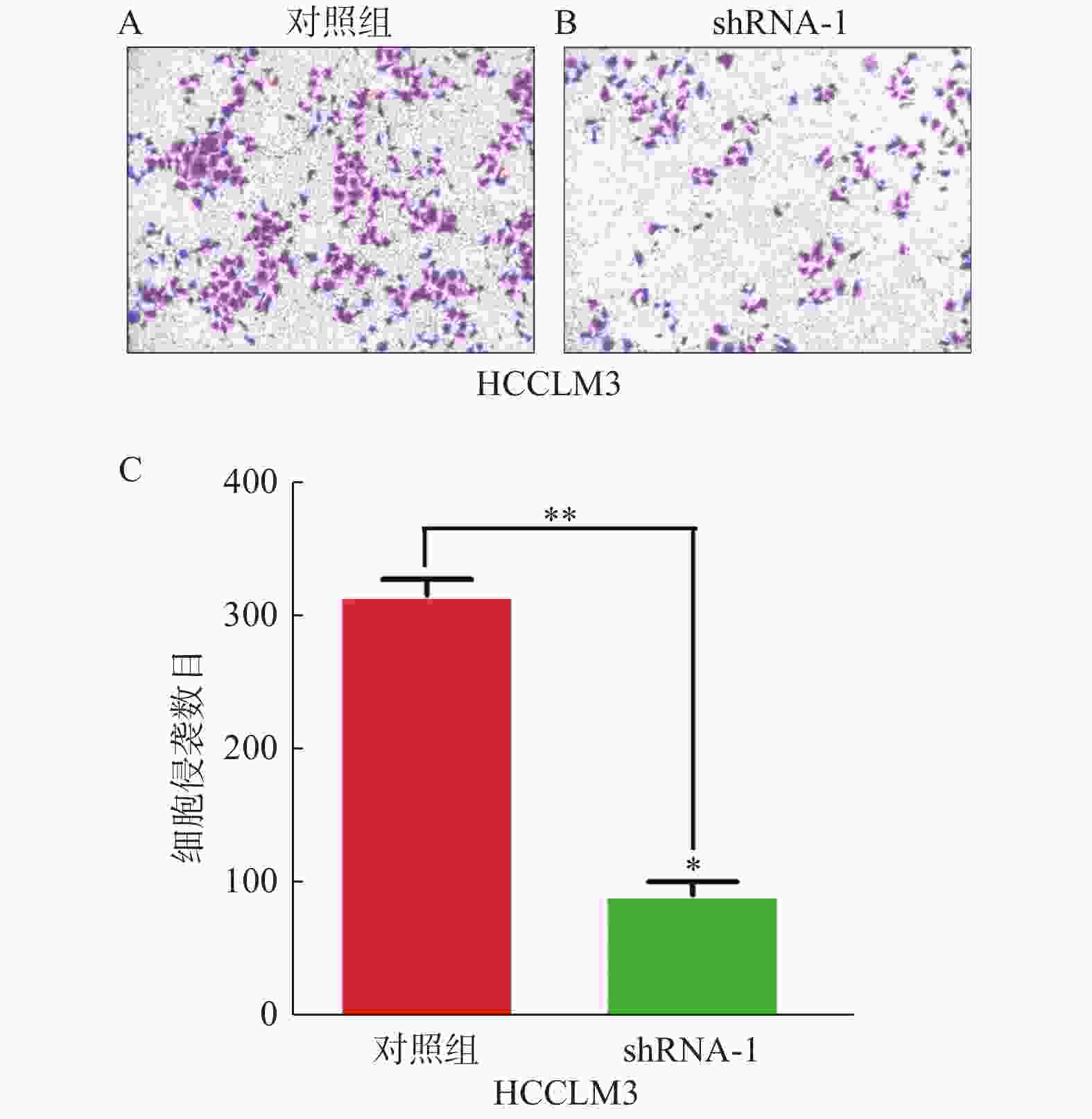
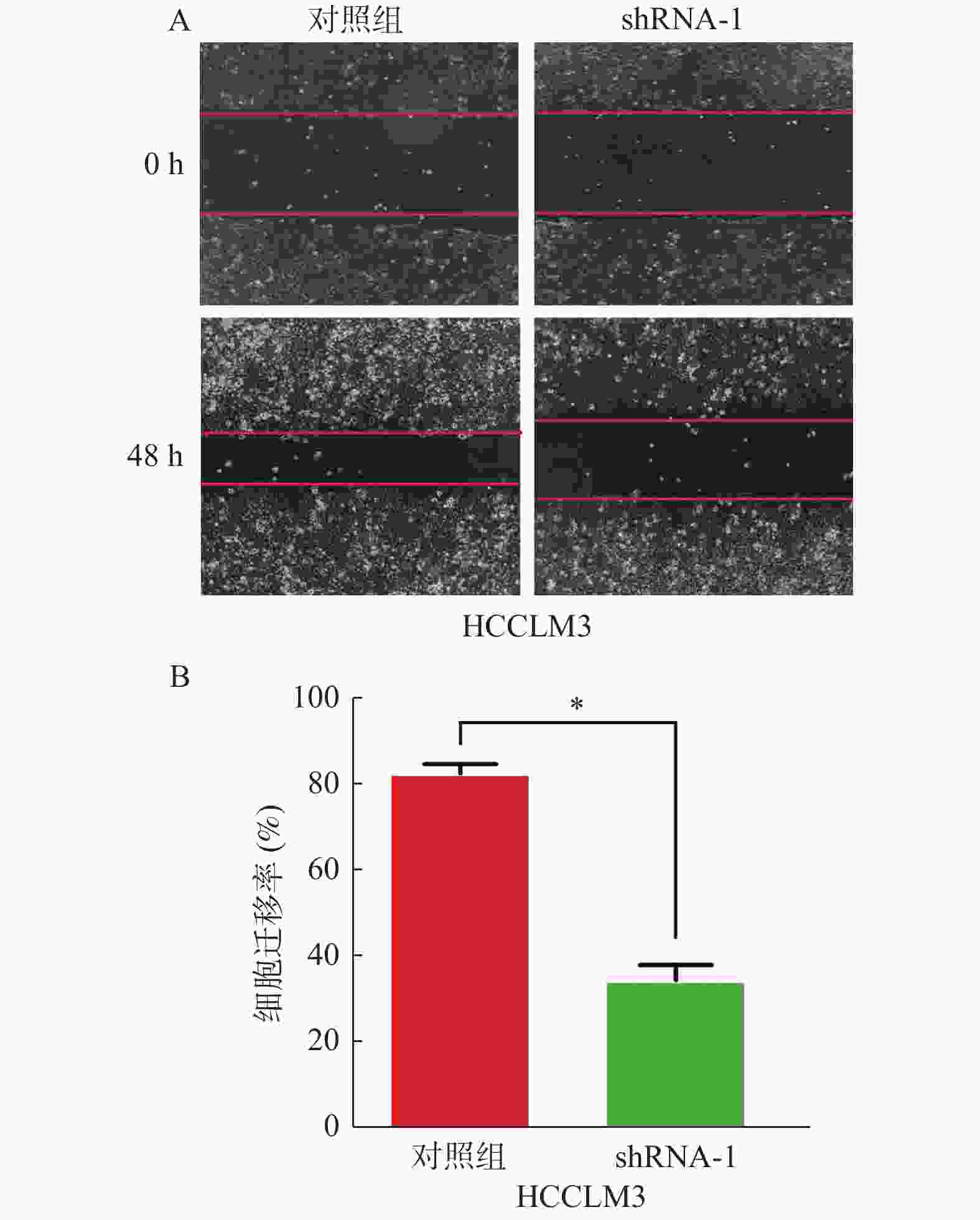
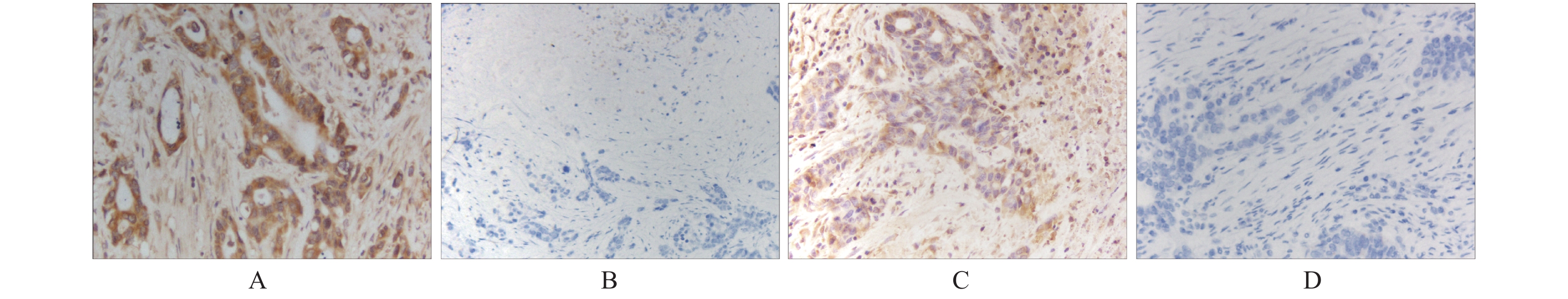
目的 探讨新型接头蛋白XB130在肝癌组织及癌旁组织中的表达情况及与组织病理之间的关系,并探索其对肝癌细胞侵袭和迁移的影响。 方法 (1)收集染色肝癌病理切片并分析;(2)筛选各肝癌细胞系HCCLM3,HepG2,SMMC-7721,Hep3B,MHCC-97中 XB130的表达情况并抑制XB130基因。采用Western blotting及RT-PCR法检测XB130的表达量;Tranwell观察细胞侵袭能力;细胞划痕观察细胞迁移能力。 结果 90例肝癌临床病理样本中,染色阳性率为44.4%(40例),在阳性染色标本中强阳性29例,中-弱阳性11例,同时研究发现临床样本中,24例为肝癌复发患者。XB130在肝癌组织中的表达明显高于癌旁组织(P < 0.05),肝癌中XB130表达越高,患者复发率较高,且术后生存时间越短(P < 0.05)。抑制XB130基因后其相对表达量、细胞侵袭、迁移能力均下降(P < 0.05)。 结论 XB130有望成为新的肝癌预后标志物,下调肝癌细胞XB130的表达可减弱肝癌细胞侵袭和迁移能力。 -
关键词:
- 肝癌 /
- 新型接头蛋白XB130 /
- 组织病理 /
- 细胞侵袭 /
- 细胞迁移
Abstract:Objective To investigate the expression of new adaptor protein XB130 in hepatocellular carcinoma (HCC) tissues and adjacent tissues and its relationship with histopathology, and to explore its influence on the invasion and migration of hepatocellular carcinoma cells. Methods We collected and analyzed the pathological sections of stained HCC samples. The expression of XB130 in HCC cell lines HCCLM3, HepG2, SMMC-7721, Hep3B and MHCC-97 was screened and the XB130 gene was inhibited. The expression of XB130 was detected by Western blotting and RT-PCR. Cell invasion ability was observed using Tranwell and cell migration ability was observed through cell scratches. Results Among the 90 HCC samples, the positive staining rate was 44.4% (40 cases); among the positive staining samples, 29 cases were strongly positive and 11 cases were moderately to weakly positive. The study also found that among these samples, 24 cases were patients with recurrence. The expression of XB130 in HCC tissues was significantly higher than that in adjacent tissues (P < 0.05). The higher the expression of XB130 in HCC, the shorter the postoperative survival time and the higher recurrence rate of patients (P < 0.05). The relative expression level, cell invasion and migration ability of XB130 were decreased after inhibiting XB130 gene (P < 0.05). Conclusion XB130 is expected to become a new prognostic marker of HCC. Down-regulating the expression of XB130 in HCC cells can alleviate its invasion and migration. -
Key words:
- Hepatocellular carcinoma /
- Novel adaptor protein XB130 /
- Histopathology /
- Cell invasion /
- Cell migration
-
表 1 XB130表达与临床病理特征的相关性(n)
Table 1. Correlation between XB130 expression and clinicopathological characteristics (n)
相关变量 B7-H4 χ2 P 低 高 年龄(岁) ≤50 23 17 11.449 0.316 > 50 23 27 性别(n) 女 11 25 1.246 0.383 男 32 22 乙肝表面抗原 阴性 22 24 0.146 0.624 阳性 26 18 丙肝 阴性 25 28 3.165 0.262 阳性 22 15 肝硬化 无 11 25 5.742 0.644 有 29 25 甲胎蛋白(ng/mL) ≤20 26 16 2.146 0.132 > 20 28 20 ALT(U/L) ≤75 22 31 3.594 0.674 > 75 14 23 肿瘤大小(cm) ≤5 15 20 2.426 0.184 > 5 31 24 肿瘤包膜 无 26 18 0.451 0.397 有 29 17 血管侵犯 无 19 27 0.249 0.378 有 39 5 肿瘤数量 单发 28 24 1.562 1.000 多发 36 2 肿瘤分化 I/II 22 29 5.321 0.784 III/IV 20 19 BCLC分期 0/A 26 28 4.195 0.017* B/C 10 26 B7-H4 50 40 -
[1] Torre la,Bray f,Siegel R L,et al. Global cancer statistics,2012.[J]. Ca-Cancer J Clin,2015,65(2):87-108. doi: 10.3322/caac.21262 [2] Shiozaki A,Liu M. Roles of XB130,a novel adaptor protein,in cancer.[J]. J Clin Bioinforma,2011,1(1):10-14. doi: 10.1186/2043-9113-1-10 [3] Zhang J,Park S I,Artime M C,et al. AFAP-110 is overexpressed in prostate cancer and contributes to tumorigenic growth by regulating focal contacts[J]. J Clin Invest,2007,117(10):2962-2973. doi: 10.1172/JCI30710 [4] Shiozaki A,Kosuga T,Ichikawa D,et al. XB130 as an independent prognostic factor in human esophageal squamous cell carcinoma[J]. Ann Surg Oncol,2013,20(9):3140-3150. doi: 10.1245/s10434-012-2474-4 [5] Lodyga M,Bai X H,Kapus A,et al. Adaptor protein XB130 is a Rac-controlled component of lamellipodia that regulates cell motility and invasion[J]. J Cell Sci,2010,123(23):4156-4169. doi: 10.1242/jcs.071050 [6] Liu X,Cai H,Huang H,et al. The prognostic significance of apoptosis-related biological markers in Chinese gastric cancer patients[J]. PLoS One,2011,6(12):e29670. doi: 10.1371/journal.pone.0029670 [7] Xu J D,Furuya T,Cao X X,et al. Loss of BCL2L10 protein expression as prognostic predictor for poor clinical outcome in gastric carcinoma[J]. Histopathology,2010,57(6):814-824. doi: 10.1111/j.1365-2559.2010.03720.x [8] Shiozaki A,Lodyga M,Bai X H,et al. XB130,a novel adaptor protein,promotes thyroid tumor growth[J]. Am J Pathol,2011,178(1):391-401. doi: 10.1016/j.ajpath.2010.11.024 [9] Wang X,Wang R,Liu Z,et al. XB130 expression in human osteosarcoma:A clinical and experimental study[J]. Int J Clin Exp Pathol,2015,8(3):2565-2573. [10] Shi M,Zheng D,Sun L,et al. XB130 promotes proliferation and invasion of gastric cancer cells[J]. J Transl Med,2014,12(1):1-11. doi: 10.1186/1479-5876-12-1 [11] Li N Y,Weber C E,Wai P Y,et al. An MAPK-dependent pathway induces epithelial-mesenchymal transition via Twist activation in human breast cancer cell lines[J]. Surgery,2013,154(2):404-410. doi: 10.1016/j.surg.2013.05.012 [12] Shiozaki A,Shen G,Bai X,et al. XB130 mediates cancer cell proliferation and survival through multiple signaling events downstream of Akt[J]. PLoS One,2012,7(8):e43646. doi: 10.1371/journal.pone.0043646 [13] Otsuki S,Inokuchi M,Enjoji M,et al. Vimentin expression is associated with decreased survival in gastric cancer[J]. Oncol Rep,2011,25(5):1235-1242. [14] Liu J,Hu Y,Hu W,et al. Expression and prognostic relevance of p21WAF1 in stage III esophageal squamous cell carcinoma[J]. Dis Esophagus,2012,25(1):67-71. doi: 10.1111/j.1442-2050.2011.01217.x [15] Li J,Sun W,Wei H,et al. Expression of XB130 in human ductal breast cancer[J]. Int J Clin Exp Pathol,2015,8(5):5300-5308. [16] Cunha I W,Carvalho K C,Martins W K,et al. Identification of genes associated with local aggressiveness and Metastatic behavior in soft tissue tumors[J]. Transl Oncol,2010,3(1):23-32. doi: 10.1593/tlo.09166 [17] Zhang J,Jiang X,Zhang J. Prognostic significance of XB130 expression in surgically resected pancreatic ductal adenocarcinoma[J]. World J Surg Oncol,2014,12(1):49-53. doi: 10.1186/1477-7819-12-49 [18] Xu J,Bai XH,Lodyga M,et al. XB130,a novel adaptor protein for signal transduction[J]. J Biol Chem,2007,282(22):16401-16412. doi: 10.1074/jbc.M701684200 [19] Zuo Q,Huang H,Shi M,et al. Multivariate analysis of several molecular markers and clinicopathological features in postoperative prognosis of hepatocellular carcinoma[J]. Anat Rec(Hoboken),2012,295(3):423-431. doi: 10.1002/ar.21531 -






 下载:
下载: