Efficacy of Dapagliflozin on Early Diabetic Nephropathy and Its Effect on Serum MCP-1 and IL-6
-
摘要:
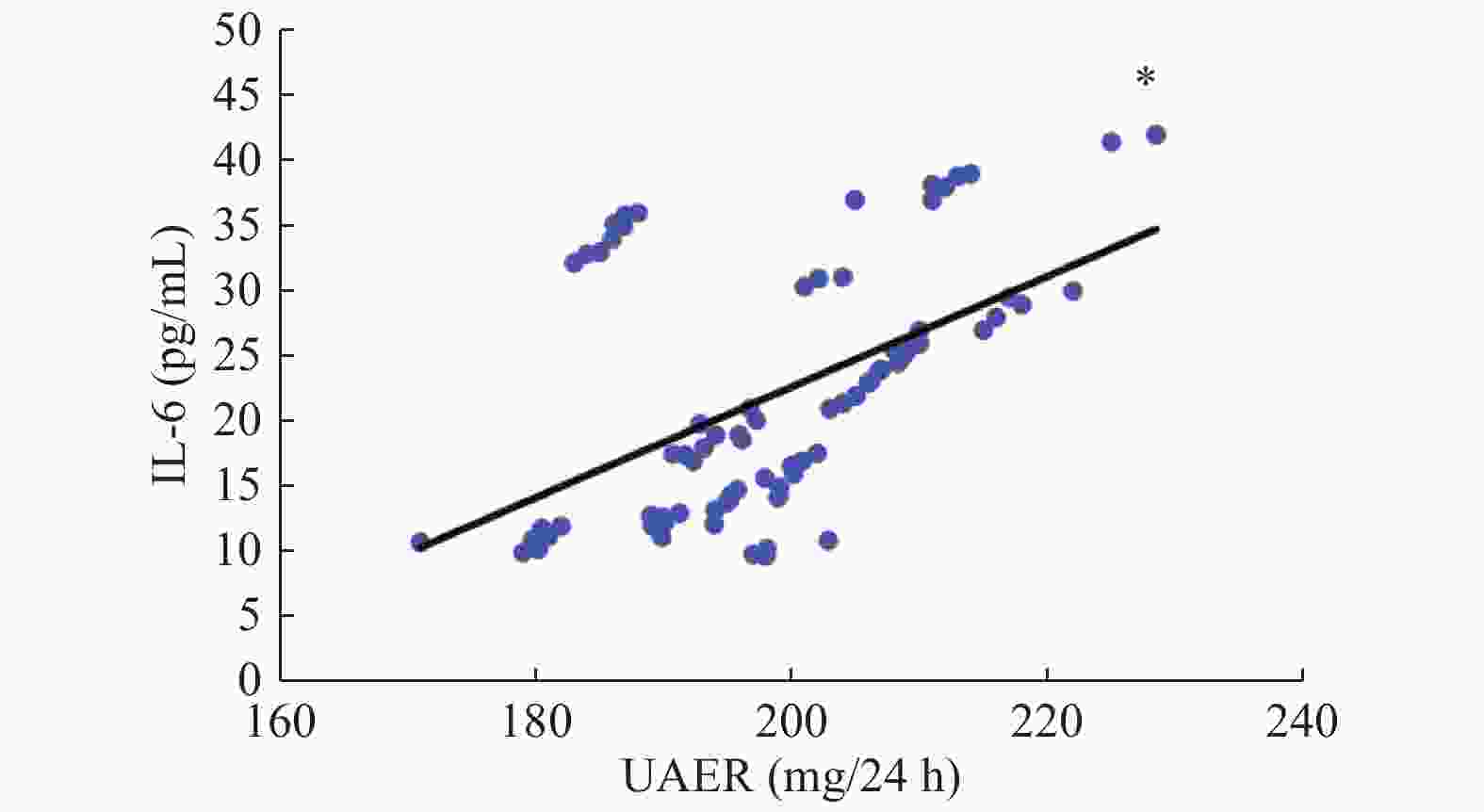
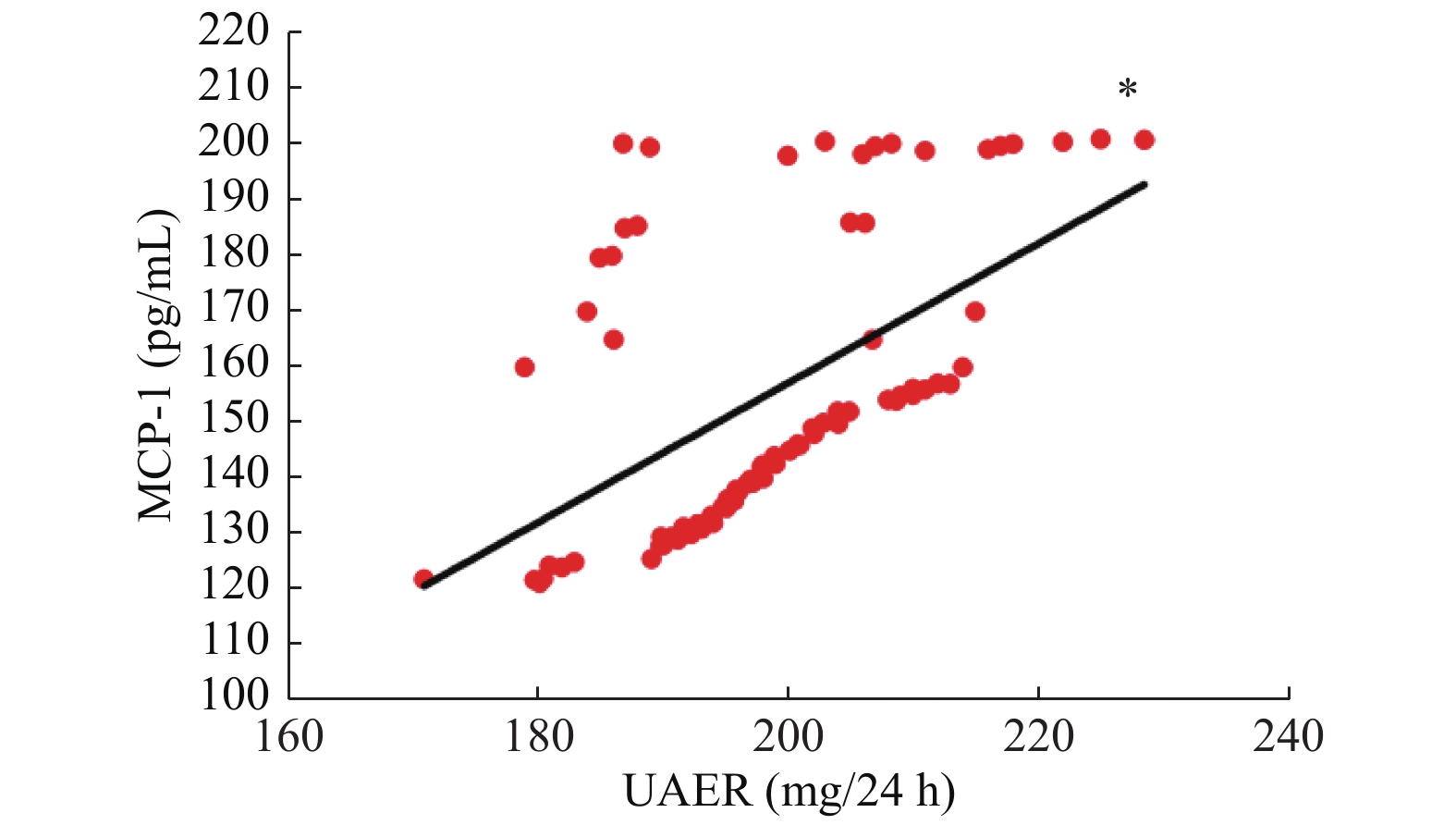
目的 探讨达格列净治疗早期糖尿病肾病的疗效及对血清单核细胞趋化因子-1(MCP-1)、白细胞介素-6(IL-6)水平的影响。 方法 选择昆明医科大学第二附属医院于2019年1月至2020年1月期间收治的78例早期糖尿病肾病患者为研究对象,随机分为观察组与对照组,每组39例,2组均接受厄贝沙坦等常规治疗,对照组患者予二甲双胍降糖,观察组患者则应用达格列净降糖,疗程为12周。比较2组患者治疗前后血肌酐、空腹血糖(FBG)、餐后2 h血糖(2 h PG)、糖化血红蛋白(HbA1c)、尿白蛋白排泄率(UAER)以及血清MCP-1、IL-6水平的变化。 结果 治疗后,2组FBG、2 h PG及HbA1c均明显降低,且观察组均明显低于对照组,差异有统计学意义(P < 0.05);治疗后,2组UAER较治疗前明显降低,且观察组低于对照组,差异有统计学意义(P < 0.05);2组患者治疗前后血肌酐水平均无明显变化(P > 0.05);治疗后,2组患者血清MCP-1、IL-6水平均较治疗前明显下降,且观察组明显低于对照组,差异有统计学意义(P < 0.05)。Peason相关性分析表明,早期糖尿病肾病患者UAER与血清MCP-1、IL-6水平均呈正相关性(P < 0.05)。 结论 达格列净应用于早期糖尿病肾病的治疗,不仅可以有效控制患者的血糖,还可以降低血清MCP-1、IL-6水平,减少尿蛋白的漏出,进而保护患者的肾功能。 -
关键词:
- 糖尿病肾病 /
- 达格列净 /
- 单核细胞趋化因子-1 /
- 白细胞介素-6 /
- 尿白蛋白排泄率
Abstract:Objective To investigate the effect of Dapagliflozin in the treatment of early diabetic nephropathy and its effect on serum MCP-1 and IL-6. Methods 78 cases of patients with early diabetic nephropathy treated in our hospital from January 2019 to January 2020 were randomly divided into observation group and control group, with 39 cases in each group. Both groups received irbesartan and other conventional treatment. In addition, patients in the control group were treated with metformin, and patients in the observation group were treated with dagaglidine for 12 weeks. The changes of serum creatinine, fasting blood glucose (FBG), 2 h postprandial blood glucose (2 h PG), glycosylated hemoglobin (HbA1c), urinary albumin excretion rate (UAER) and serum McP-1 and IL-6 levels in 2 groups were compared before and after treatment. Results After treatment, FBG, 2hPG and HbA1c in the two groups were significantly decreased, and the observation group was significantly lower than the control group (P < 0.05). After treatment, UAER in both groups was significantly lower than before treatment, and the observation group was lower than the control group, the difference was statistically significant (P < 0.05). There was no significant change in serum creatinine level in 2 groups before and after treatment (P > 0.05). After treatment, the serum LEVELS of McP-1 and IL-6 in 2 groups were significantly decreased compared with before treatment, and the observation group was significantly lower than the control group, the difference was statistically significant (P < 0.05). Pearson correlation analysis showed that UAER was positively correlated with serum MCP-1 and IL-6 in early diabetic nephropathy patients (P < 0.05). Conclusion The application of Dapagliflozin in the treatment of early diabetic kidney disease can not only effectively control the blood glucose, but also reduce the serum MCP-1 and IL-6, reduce the leakage of urine protein, and then protect the renal function. -
表 1 2组患者基线临床资料的比较(
$ \bar x \pm s $ )Table 1. Comparison of clinical baseline data between two groups (
$ \bar x \pm s $ )组别 n 年龄
(岁)性别
(男/女)BMI
(kg/m2)病程
(a)血肌酐(μmol/L) 观察组 39 48.82 ± 7.46 22/17 24.42 ± 2.10 8.72 ± 2.31 91.65 ± 15.44 对照组 39 49.71 ± 8.54 25/14 23.78 ± 1.56 9.06 ± 3.43 89.94 ± 20.17 t/χ2 0.490 0.482 1.528 0.514 0.420 P 0.625 0.488 0.131 0.609 0.675 表 2 2组患者治疗前后的血糖指标的比较(
$ \bar x \pm s $ )Table 2. Comparison of blood glucose between two groups before and after treatment (
$ \bar x \pm s $ )组别 n FBG(mmol/L) 2hPG(mmol/L) HbA1c(%) 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 观察组 39 8.21 ± 2.19 5.02 ± 1.38* 14.29 ± 3.74 7.09 ± 1.94* 8.79 ± 1.38 4.78 ± 1.11* 对照组 39 8.34 ± 2.75 6.79 ± 1.54* 13.72 ± 4.01 9.16 ± 2.17* 8.52 ± 1.43 6.07 ± 1.70* t 0.231 5.3446 0.649 4.441 0.849 3.968 P 0.818 < 0.001 0.518 < 0.001 0.399 < 0.001 与本组治疗前比较,*P < 0.05。 表 3 2组患者治疗前后UAER及血肌酐水平的比较(
$ \bar x \pm s $ )Table 3. Comparison of UAER and Creatine between two groups before and after treatment (
$ \bar x \pm s $ )组别 n UAER(mg/24 h) 血肌酐(μmol/L) 治疗前 治疗后 治疗前 治疗后 观察组 39 195.42 ± 52.44 112.51 ± 33.26* 91.65 ± 15.44 87.54 ± 12.43 对照组 39 201.73 ± 67.35 154.52 ± 34.28* 89.94 ± 20.17 88.61 ± 14.56 t 0.462 5.429 0.420 0.349 P 0.646 < 0.001 0.675 0.728 与本组治疗前比较,*P < 0.05。 表 4 2组患者治疗前后血清MCP-1、IL-6水平的比较[(
$ \bar x \pm s $ )pg/mL]Table 4. Comparison of MCP-1,IL-6 between two groups before and after treatment [(
$ \bar x \pm s $ )pg/mL]组别 n MCP-1 IL-6x 治疗前 治疗后 治疗前 治疗后 观察组 39 153.97 ± 50.06 69.16 ± 19.82* 22.79 ± 5.67 13.28 ± 4.13* 对照组 39 156.21 ± 47.45 94.54 ± 24.23* 21.34 ± 6.25 16.36 ± 4.44* t 0.203 5.063 1.073 3.172 P 0.840 < 0.001 0.287 0.002 与本组治疗前比较,*P < 0.05。 -
[1] 金莹,童林萍,沈培红. 糖尿病肾病进展机制及血糖波动、氧化应激状况的研究[J]. 中国基层医药,2017,24(13):1954-1958. doi: 10.3760/cma.j.issn.1008-6706.2017.13.009 [2] 刘蕊,戴岳. 糖尿病肾病发病机制的研究进展[J]. 药学与临床研究,2018,26(3):202-205. [3] Lin Y C,Chang Y H,Yang S Y,et al. Update of pathophysiology and management of diabetic kidney disease[J]. J Formos Med Assoc,2018,117(8):662-675. doi: 10.1016/j.jfma.2018.02.007 [4] Haiyan Fu,Silvia Liu,Sheldon I Bastacky,et al. Diabetic kidney diseases revisited: A new perspective for a new era[J]. Molecular Metabolism,2019,30:250-263. [5] Gurley S B,Coffman T M. The Renin-Angiotensin System and Diabetic Nephropathy[J]. Seminars in nephrology,2007,27(2):144-152. [6] Scheen André J. Sodium-glucose cotransporter type 2 inhibitors for the treatment of type 2 diabetes mellitus[J]. Nature reviews Endocrinology,2020,16(10):555-577. [7] Dhillon S. Dapagliflozin:A review in type 2 diabetes[J]. Drugs,2019,79(10):1135-1146. doi: 10.1007/s40265-019-01148-3 [8] 张倩倩,叶启宝,陈丽,等. 达格列净治疗2型糖尿病肾病患者的临床疗效观察[J]. 医学理论与实践,2019,32(22):3591-3593. [9] 中华医学会糖尿病分会. 中国2型糖尿病防治指南(2017年版)[J]. 中国实用内科杂志,2018,38(4):292-344. [10] GuariguataL,Whiting D,Hambleton I,et al. Global estimates of diabetes prevalence for 2013 and projections for 2035[J]. Diabetes Res Clin Pract,2014,103(2):137. doi: 10.1016/j.diabres.2013.11.002 [11] 况磊,陆菁. 糖尿病肾病的危险因素分析及血压的控制[J]. 中国实用医刊,2016,43(2):115-116. doi: 10.3760/cma.j.issn.1674-4756.2016.02.065 [12] Shin S J,Chung S,Kim S J,et al. Effect of Sodium-Glucose Co-Transporter 2 Inhibitor,Dapagliflozin,on Renal Renin-Angiotensin System in an Animal Model of Type 2 Diabetes[J]. Plos One,2016,11(11):e0165703. [13] 魏志敏,马瑞霞,刘丽秋. 糖尿病肾病病理分型和肾组织内血管紧张素2表达的相关性分析[J]. 临床肾脏病杂志,2016,16(8):466-470. [14] Doshi S M,Friedman A N. Diagnosis and management of type 2 diabetic kidney disease[J]. Clin J Am Soc Nephrol,2017,12(8):1366-1373. doi: 10.2215/CJN.11111016 [15] Ele Ferrannini,Silvia Jimenez Ramos,Afshin Sals,et al. Dapagliflozin monotherapy in type 2 diabetic patients with inadequate glycemic control by diet and exercise:A randomized,double-blind,placebo-controlled,phase 3 trial[J]. Diabetes Care,2010,33(10):2217-2224. doi: 10.2337/dc10-0612 [16] Johnston R,Uthman O,Cummins E,et al. Canagliflozin,dapagliflozin and empagliflozin monotherapy for treating type 2 diabetes:Systematic review and economic evaluation[J]. Health Technol Assess,2018,21(2):219-220. [17] 张伟华,李志龙,邱伟林,等. 达格列净对2型糖尿病伴代谢综合征患者血压、血糖和胆固醇的影响[J]. 黑龙江医学,2019,43(7):732-734. doi: 10.3969/j.issn.1004-5775.2019.07.011 [18] Navarro J F,Mora C,Muros M,et al. Urinary tumour necrosis factor-alpha excretion independently correlates with clinical markers of glomerular and tubulointerstitial injury in type 2 diabetic patients[J]. Nephrol Dial Transplant,2006,21(12):3428-3434. doi: 10.1093/ndt/gfl469 [19] Abdelrahman A M,A l Suleimani Y,Shalaby A,et al. Effect of tocilizumab,an interleukin-6 inhibitor,on early stage streptozotocin-induced diabetic nephropathy in rats[J]. Naunyn Schmiedebergs Arch Pharmacol,2019,392(8):1005-1013. doi: 10.1007/s00210-019-01655-w [20] Krystallenia Alexandraki,Christina Piperi,Christos Kalofoutis,et al. Inflammatory process in type 2 diabetes:The role of cytokines[J]. Ann N Y Acad Sci,2006,1084(1):89-117. doi: 10.1196/annals.1372.039 [21] 阳皓,谭巧灵,王岑,等. 达格列净对早期2型糖尿病肾病患者尿微量白蛋白和促炎症因子的影响[J]. 华中科技大学学报(医学版),2019,48(4):400-404. [22] Naoto Terami,Daisuke Ogawa,Hiromi Tachibana,et al. Long-term treatment with the sodium glucose cotransporter 2 inhibitor,dapagliflozin,ameliorates glucose homeostasis and diabetic nephropathy in db/db mice[J]. PLoS One,2014,9(6):100777. doi: 10.1371/journal.pone.0100777 [23] Hatanaka Takashi,Ogawa Daisuke,Tachibana Hiromi,et al. Inhibition of SGLT2 alleviates diabetic nephropathy by suppressing high glucose-induced oxidative stress in type 1 diabetic mice[J]. Pharmacology Research & Perspectives,2016,4(4):00239. [24] H J L Heerspink,E Johnsson,I Gause-Nilsson,et al. Dapagliflozin reduces albuminuria in patients with diabetes and hypertension receiving renin-angiotensin blockers[J]. Diabetes Obes Metab,2016,18(6):590-597. doi: 10.1111/dom.12654 [25] Christoph Wanner,Silvio E Inzucchi,John M Lachin,et al. Empagliflozin and progression of kidney disease in Type 2 diabetes[J]. N Engl J Med,2016,375(4):323-334. doi: 10.1056/NEJMoa1515920 -





 下载:
下载: