Clinical Characteristics, Diagnosis and Treatment of Diabetes Mellitus with Pulmonary Mucormycosis
-
摘要:
目的 探讨肺毛霉菌病(pulmonary mucormycosis,PM)的危险因素、临床表现和诊治方法,以期提高肺毛霉菌病的诊断率,降低死亡率。 方法 收集2011年1月至2021年8月在昆明市延安医院呼吸与危重症医学一科经病理确诊的PM患者4例,分析其临床特征、临床症状、影像学表现及诊治方法、预后情况。 结果 4例PM中女性2例,男性2例。4例均合并2型糖尿病,1例合并高血压,1例合并慢性肾功能衰竭、长期口服激素治疗。胸部CT表现主要为斑片状、片絮状高密度影、支气管管腔狭窄。4例PM患者均经组织病理学检查确诊。确诊后1例因大咯血死亡,2例给予全身使用抗真菌药物联合支气管镜介入治疗,1例因不耐受全身抗真菌治疗行支气管镜介入治疗。经治疗后3例临床症状明显改善。 结论 PM 为一种罕见的侵袭性真菌病,好发于糖尿病、肾功能衰竭、免疫功能低下患者。临床症状缺乏特异性,确诊主要依赖于病原学和组织学检查。临床经验提示,抗真菌药物联合支气管镜下介入治疗可改善患者预后,但仍需进一步扩大样本量观察其疗效确切性。 Abstract:Objective To explore the risk factors, clinical symptoms, diagnosis and treatment of pulmonary mucormycosis (PM) so as to improve the diagnostic rate of PM and reduce the mortality. Methods 4 patients (2 females and 2 males) with pulmonary mucormycosis confirmed by pathology in the First Department of Respiratory and Critical Care Medicine of Yan'an Hospital of Kunming City from January 2011 to August 2021 were collected and their clinical data, risk factors, clinical symptoms, imaging findings, treatment and prognosis were analyzed. Results All 4 patients were complicated with type 2 diabetes, 1 patient with hypertension, 1 patient with chronic renal failure and was treated with long-term oral hormone therapy. The main chest imaging findings were mainly patchy, patchy high-density shadows and bronchial lumen stenosis. All the 4 patients were diagnosed as PM by pathological biopsy. After the diagnosis, 1 patient died of massive hemoptysis, 2 patients were treated with systemic antifungal drugs combined with bronchoscopic intervention and 1 patient was treated with bronchoscopic intervention due to intolerance to systemic antifungal therapy. The clinical symptoms of the 3 patients were improved significantly after the treatment. Conclusion PM is a rare invasive fungal disease, which occurs frequently in patients with diabetes, renal failure and immune deficiency. The clinical symptoms are lack of specificity, and the diagnosis mainly depends on the etiology and histological examination. Our clinical experience suggests that antifungal drugs combined with bronchoscopic interventional therapy can improve the outcomes of patients with PM, but further expanded sample size is still needed to observe the efficacy of the treatment. -
Key words:
- Pulmonary mucormycosis /
- Clinical characteristics /
- Treatment
-
肺毛霉菌病(pulmonary mucormycosis,PM)是一种罕见但致命的机会性真菌感染,主要发生于免疫功能低下的人群,且发病率有逐渐增高的趋势[1],PM总体死亡率在50~70%[2]。糖尿病、血液系统恶性肿瘤为PM感染常见的危险因素[3]。由于PM临床症状、影像学改变均无特异性表现,确诊主要依赖于病原学和组织学检查。治疗方案包括应用两性霉素B等抗真菌药物、手术切除真菌肿块。已有研究证实,两性霉素B为治疗PM的基石[4-5]。因此,本文回顾性分析昆明市延安医院呼吸与危重症医学一科确诊的4例PM患者的临床资料、诊治经过、预后情况,以提高医师对该病的诊治水平,降低死亡率。
1. 对象与方法
1.1 研究对象
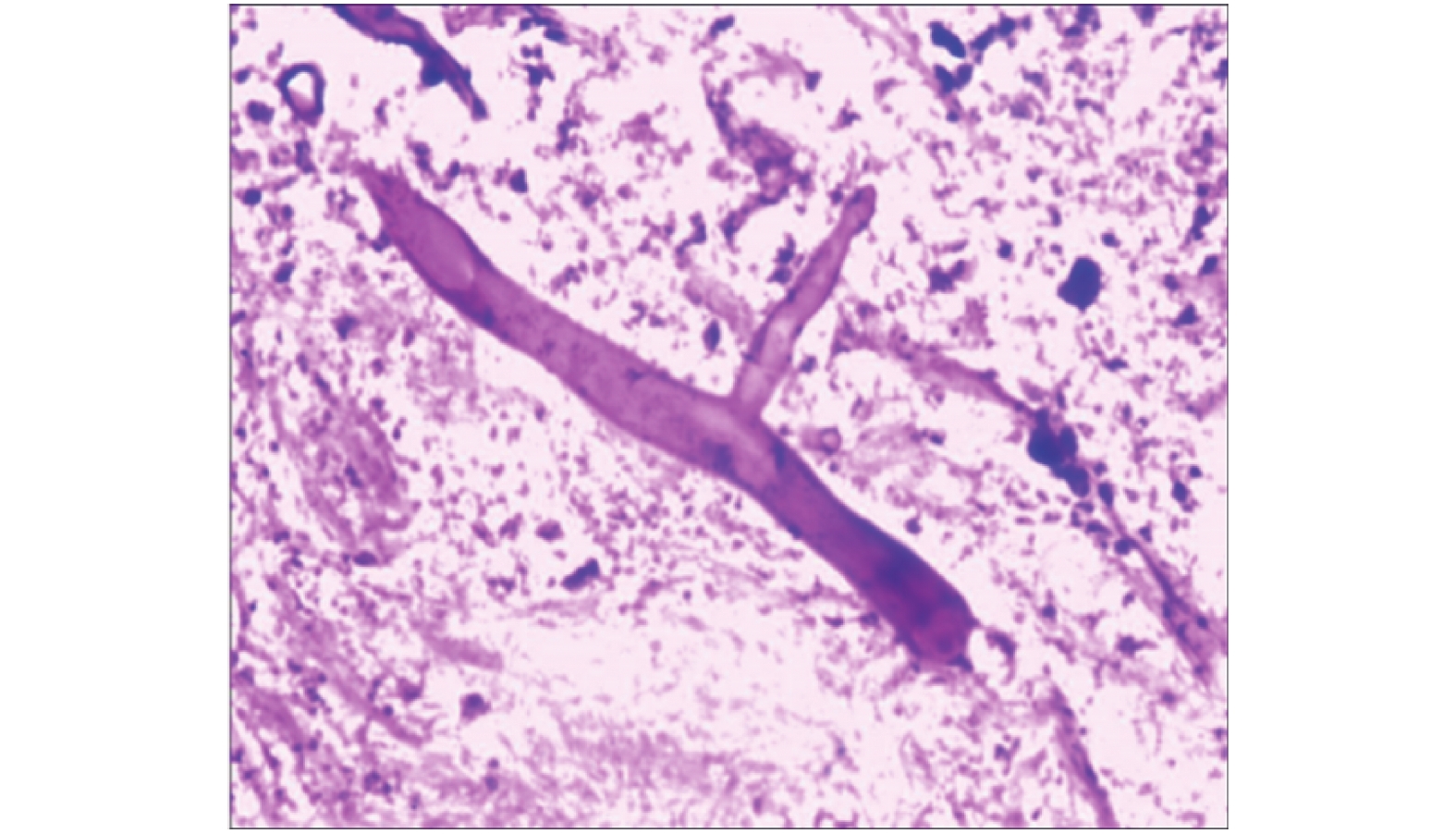
研究收集自2011年1月到2021年8月在昆明市延安医院呼吸与危重症医学一科确诊的PM患者,确诊依据为支气管镜活检组织病理检查发现无隔的、宽带状、直角分枝的特征性菌丝(图1)。诊断标准参照中华医学会呼吸病学分会制定的《肺真菌病诊断和治疗专家共识》 [6]。4例PM中女性2例,男性2例,发病年龄48~61岁。本研究伦理由昆明市延安医院伦理委员会批准。
1.2 研究方法
收集4例PM患者的性别、年龄、基础疾病、临床症状、实验室检查、胸部影像学、支气管镜表现、治疗方案及预后等临床资料,并进行分析。随访以电话联系的方式进行,随访终点为2021年8月。根据临床症状、体征及影像学检查结果,将临床疗效评判为以下5个级别 [7]:(1)痊愈:症状和体征完全消失,肺部病变明显吸收或完全吸收;(2)好转:症状和体征好转,肺部病变吸收或无明显恶化;(3)恶化:出现新的症状或体征,肺部病变无改善或进展;(4)死亡;(5)无法判断。
2. 结果
2.1 性别、年龄及基础疾病情况
4例患者中女性2例,男性2例,年龄为48-61岁,中位年龄54岁。 4例患者均合并糖尿病伴血糖控制欠佳,入院时糖化血红蛋白高于7.5%,其中1例合并慢性肾功衰竭、长期口服激素治疗,1例合并高血压(表1)。
表 1 4例肺毛霉菌病患者的临床特征n(%)Table 1. Clinical characteristics of 4 patients with PM n(%)临床特征 占比 女性 2(50) 男性 2(50) 年龄(中位数)(岁) 54(48~61) 合并基础疾病情况 糖尿病 4(100) 慢性肾功能衰竭 1(25) 高血压 1(25) 2.2 临床症状
临床症状以咳嗽(100%,n = 4)最常见,其次为呼吸困难(75%,n = 3)、咳痰(50%,n = 2)和发热(25%,n = 1) (表2)。
表 2 肺毛霉菌病患者的临床表现、胸部影像学改变 n(%)Table 2. Clinical features, computed tomographic presentation of patients with PM n(%)临床表现+影像学改变 占比 咳嗽 4(100) 呼吸困难 3(75) 咳痰 2(50) 发热 1(25) 病变部位 中央型 3(75) 外周型 1(25) 左肺 3(75) 右肺 2(50) 上叶 3(75) 中叶 3(50) 下叶 4(75) 2.3 实验室检查及辅助检查
2.3.1 血常规、G实验及GM试验
化验结果显示:白细胞均数 15.87×109/L,中性粒细胞百分比均数 79.41%,C-反应蛋白均数 65.39 mg/L。1例G试验和GM试验为阳性,3例阴性。
2.3.2 影像学改变
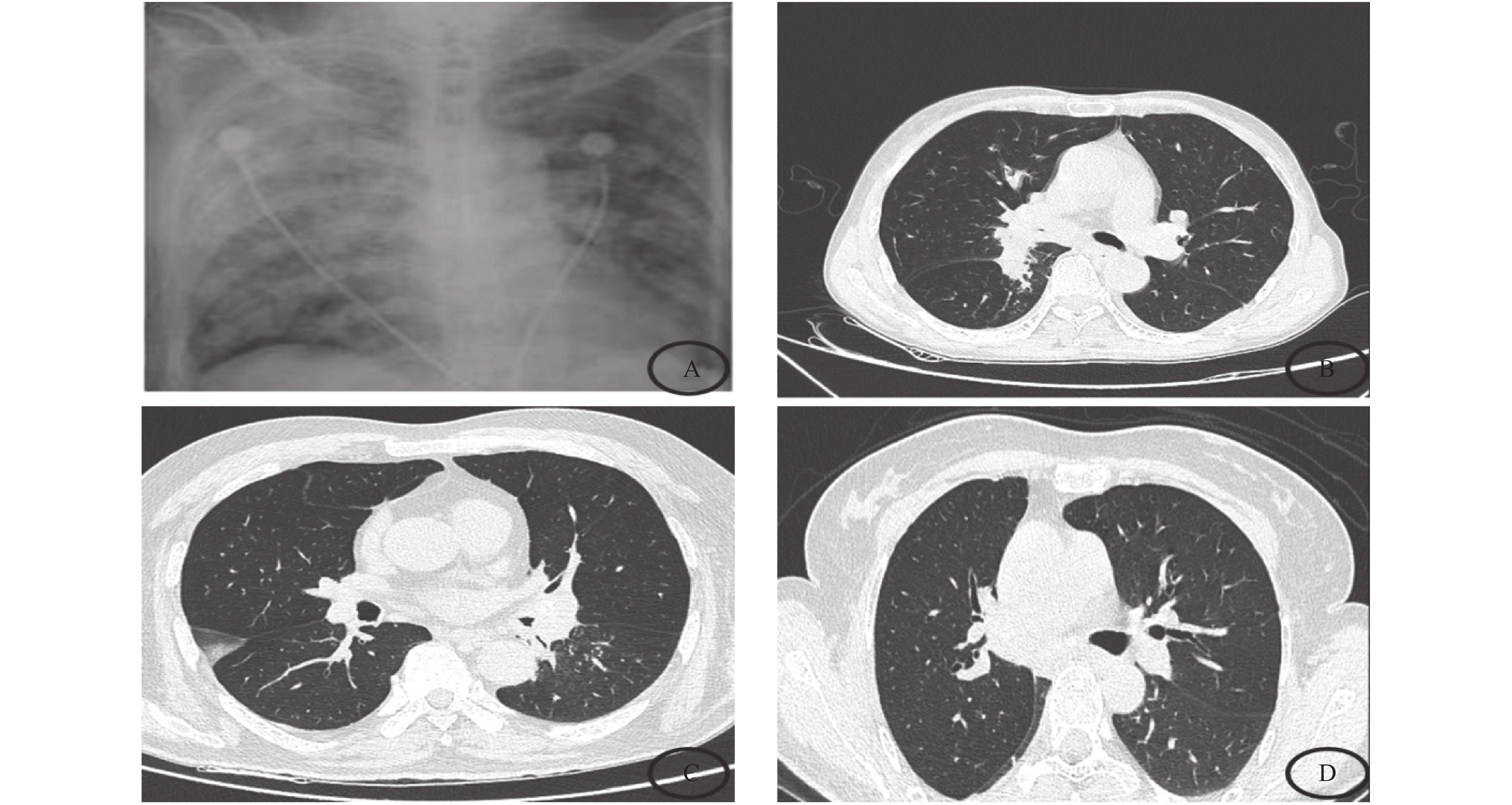
3例行胸部CT扫描,1例因病情危重行床旁胸片检查,见表2。右肺2例,占50%,左肺3例,占75%,1例为双肺受累;上叶4例,占75%,下叶4例,占100%。影像学改变为团絮状密度增高影1例(1/4),磨玻璃影、实变伴支气管管腔狭窄1例(1/4),支气管管壁明显增厚,管腔狭窄2例(2/4),见表2及图3。
2.3.3 支气管镜表现
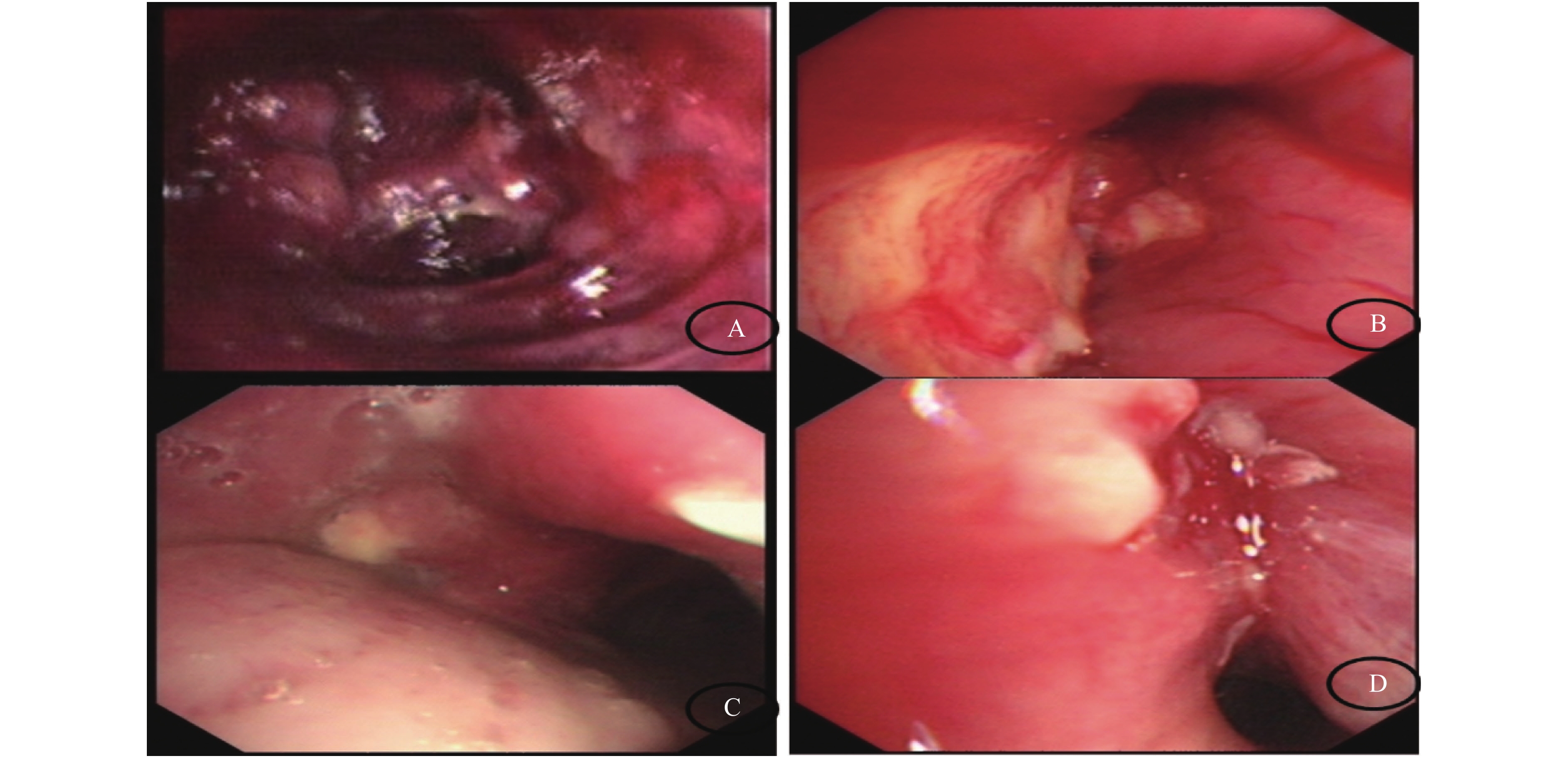
4例患者均经支气管镜组织活检病理确诊PM。支气管镜下4例均存在不同程度的支气管管腔狭窄,其中管腔内见新生物样病变2例,坏死样物2例。1例为左上叶支气管开口处见一呈分叶状、表面光滑的红色新生物阻塞管腔(图2A);1例为右主支气管黏膜肿胀肥厚致管腔狭窄,右主、右中间支气管黄白色物及粘液栓阻塞管腔约80%(图2B);1例为气管下段黏膜肿胀增厚致管腔狭窄约50%,左主支气管肉芽组织肿胀及黄白色物阻塞管腔致管腔狭窄约60%(图2C);1例为右主、右中间支气管黄白色物及粘液栓阻塞致管腔重度狭窄(图2D)。
2.4 治疗及预后
4例患者中1例确诊后因大咯血死亡;1例给予两性霉素B静脉滴注+雾化吸入、支气管镜介入治疗(高频电圈套及冷冻切除右主及右中间部分坏死物,两性霉素B滴入治疗);1例给予两性霉素B静脉滴注+雾化吸入、泊沙康唑口服、支气管镜介入治疗(冷冻联合两性霉素B滴注治疗);1例因不耐受全身抗真菌治疗,行支气管镜介入治疗(高频电圈套及电切坏死物2次,予两性霉素B脂质体25 mg + 5%葡萄糖20 ml滴入右中间支气管2次,右主支气管黏膜下注药1次,冷冻冻融右主及右中间支气管肿胀黏膜3次)。经治疗后,3例临床症状明显改善、气道腔内病变有效缓解。
3. 讨论
毛霉菌为条件致病菌,广泛存在于土壤和腐败食品中,免疫功能正常者很少发生毛霉菌感染。据统计,毛霉病的发病率约为每年每百万人1.7例[8] 。在PM患者中,男女发病比例在2.4∶1和3∶1[8-9]之间,本次研究由于样本数少,显示男、女发病率无差异。研究证实,PM感染好发于糖尿病、长期应用激素治疗和中性粒细胞减少等患者[10-11],尤其糖尿病伴酮症酸中毒患者的机体环境更有利于毛霉菌的生长繁殖。本研究4例患者均合并糖尿病,1例合并慢性肾功能衰竭、长期口服激素治疗,存在毛霉菌感染的危险因素。
PM的临床表现以咳嗽、发热、气促等症状多见,缺乏特异性。影像学改变包括肺部斑片状渗出影、实变影、空洞和“晕轮征(halo征)”等。PM肺部病变通常为单侧(62%~75%),偶尔为双侧(16%~25%),单侧多累及上叶(40%~45%),其次为下叶(16%~21%)和中叶(1%~3%),多叶病变占6%~12%[12-13]。
毛霉菌病的主要特征之一是具有血管侵袭性,导致血栓形成和坏死,然后通过血液或淋巴系统传播。本研究中1例确诊后因大咯血死亡,考虑为毛霉菌侵犯大血管所致。PM诊断的金标准为组织病理学发现特征性菌丝和病理改变,或组织、无菌体液培养见毛霉菌生长[14]。组织病理学检查发现粗大、呈直角分支、少隔或无隔、两侧壁不对称的菌丝,为毛霉菌菌丝的特征性表现。支气管镜检查和经皮肺穿刺活检是获取组织标本最常用的方法。4例PM患者均通过组织病理学发现特征性的菌丝确诊。支气管镜检查可见肉芽组织增生、管腔狭窄、坏死伪膜等表现。本研究中,支气管镜检查发现4例患者存在不同程度的管腔狭窄,其中管腔内见新生物样病变2例,坏死样物2例。
PM的治疗原则为早诊断、早治疗, 必要时行手术治疗。早期给予全身抗真菌治疗、积极控制原发病、纠正酸中毒和控制血糖是提高PM治愈率的关键。两性霉素B是治疗PM的一线药物,推荐剂量为0.5~1.5 mg/kg·d[6],建议累计剂量达30 mg/kg或总量达2 g。使用两性霉素B治疗宜从小剂量开始,用药过程中注意密切监测肝、肾功能、电解质情况,预防并发症的发生[15]。两性霉素B脂质体为两性霉素B和脂质稳定结合的细微带状结构,进入体内后可直接结合至真菌感染灶,杀菌能力成倍增长[16]。Mihara等[17]研究表明,两性霉素B脂质体雾化吸入可降低侵袭性肺毛霉菌病小鼠体内真菌负荷,提高其生存率。泊沙康唑口服可用于两性霉素B治疗无效的患者。
研究证实,糖尿病患者毛霉菌感染时更易导致支气管管腔内病变,对于合并气道腔内病变者可考虑行支气管镜介入治疗清除肉芽组织及坏死物[18] 。本研究中4例患者均合并气道腔内病变,其中3例多次行支气管镜下高频电圈套及电切坏死物、冷冻等多种介入治疗。经支气管镜介入治疗,可有效清除管腔内夹杂大量病原体的坏死组织和肉芽组织,促进病灶的吸收、愈合,从而达到有效缓解气道阻塞、减轻临床症状的作用。
肺毛霉病的死亡率高达80%[19],大多数死于脓毒症、呼吸衰竭和咯血。早诊断、早治疗是提高治愈率、降低死亡率的关键。笔者的分析结果提示,在全身应用抗真菌药物的基础上联合支气管镜下介入治疗可有效缓解气道阻塞,减轻气道病变,改善临床症状。
总之,PM为一种罕见的真菌感染性疾病,好发于糖尿病以及合并免疫功能低下者,死亡率高。对于临床存在高危因素、影像学表现为空洞、结节及晕轮征的患者,需警惕肺毛霉菌病感染的可能。早诊断、早治疗是提高治愈率和生存率的关键。笔者的临床治疗经验提示,在全身抗真菌治疗的基础上联合支气管镜介入治疗,取得了较好的治疗效果,值得在临床工作中进一步扩大样本量探讨其疗效确切性。
-
表 1 4例肺毛霉菌病患者的临床特征n(%)
Table 1. Clinical characteristics of 4 patients with PM n(%)
临床特征 占比 女性 2(50) 男性 2(50) 年龄(中位数)(岁) 54(48~61) 合并基础疾病情况 糖尿病 4(100) 慢性肾功能衰竭 1(25) 高血压 1(25) 表 2 肺毛霉菌病患者的临床表现、胸部影像学改变 n(%)
Table 2. Clinical features, computed tomographic presentation of patients with PM n(%)
临床表现+影像学改变 占比 咳嗽 4(100) 呼吸困难 3(75) 咳痰 2(50) 发热 1(25) 病变部位 中央型 3(75) 外周型 1(25) 左肺 3(75) 右肺 2(50) 上叶 3(75) 中叶 3(50) 下叶 4(75) -
[1] Guinea J,Escribano P,Vena A,et al. Increasing incidence of mucormycosis in a large Spanish hospital from 2007 to 2015:Epidemiology and microbiological characterization of the isolates[J]. PLos One,2017,12(6):e0179136. doi: 10.1371/journal.pone.0179136 [2] Kontoyiannis D P,Wessel V C,Bodey G P,et al. Zygomycosis in the 1990s in a tertiary-care cancer center[J]. Clin Infect Dis,2000,30(6):851-856. doi: 10.1086/313803 [3] Tedder M,Spratt J A,Anstadt M P,et al. Pulmonary mucormycosis:Results of medical and surgical therapy[J]. Ann Thorac Surg,1994,57(4):1044-1050. doi: 10.1016/0003-4975(94)90243-7 [4] Chamilos G,Lewis R E,Kontoyiannis D P. Delaying amphotericin B-based frontline therapy significantly increases mortality among patients with hematologic malignancy who have zygomycosis[J]. Clin Infect Dis,2008,47(4):503-509. doi: 10.1086/590004 [5] Linden P K. Amphotericin B lipid complex for the treatment of invasive fungal infections[J]. Expert Opin Pharmacother,2003,4(11):2099-2110. doi: 10.1517/14656566.4.11.2099 [6] 中华医学会呼吸病学分会感染学组, 中华结核和呼吸杂志编辑委员会. 肺真菌病诊断和治疗专家共识[S]. 中华结核和呼吸杂志, 2007, 30(11): 821-834. [7] 梁志欣, 金芬华, 余丹阳等. 5例病理确诊的肺毛霉菌病临床分析[J]. 临床肺科杂志, 2012, 17(3): 418-420. [8] Cohen-Abbo A,Bozeman P M,Patrick C C. Cunninghamella infections:Review and report of two cases of Cunninghamella pneumonia in immunocompromised children[J]. Clin Infect Dis,1993,17(2):173-177. doi: 10.1093/clinids/17.2.173 [9] Rüping M J,Heinz W J,Kindo A J,et al. Forty-one recent cases of invasive zygomycosis from a global clinical registry[J]. J Antimicrob Chemother,2010,65(2):296-302. doi: 10.1093/jac/dkp430 [10] Pozo Laderas J C,Pontes Moreno A,Pozo Salido C,et al. Disseminated mucormycosis in immunocompetent patient:A disease that also exsists[J]. Rev Iberoam Micol,2015,32(2):63-70. doi: 10.1016/j.riam.2014.01.006 [11] Farmakiotis D,Kontoyiannis D P. Mucormycoses[J]. Infect Dis Clin North Am,2016,30(1):143-163. doi: 10.1016/j.idc.2015.10.011 [12] Lee F Y,Mossad S B,Adal K A. Pulmonary mucormycosis:The last 30 years[J]. Arch Intern Med,1999,159(12):1301-1309. doi: 10.1001/archinte.159.12.1301 [13] Feng J,Sun X. Characteristics of pulmonary mucormycosis and predictive risk factors for the outcome[J]. Infection,2018,46(4):503-512. doi: 10.1007/s15010-018-1149-x [14] Danion F,Aguilar C,Catherinot E,et al. Mucormycosis:New developments into a persistently devastating infection[J]. Semin Respir Crit Care Med,2015,36(5):692-705. doi: 10.1055/s-0035-1562896 [15] Chitasombat M N,Kontoyiannis D P. Treatment of mucormycosis in transplant patients:Role of surgery and of old and new antifungal agents[J]. Curr Opin Infect Dis,2016,29(4):340-345. doi: 10.1097/QCO.0000000000000277 [16] 邓莉萍, 杨莹, 邓治平. 支气管镜下注入两性霉素B脂质体治疗肺毛霉菌病 [J]. Chinese Journal of Respiratory and Critical Care Medicine, 2018, 17(4): 416-417. [17] Mihara T,Kakeya H,Izumikawa K,et al. Efficacy of aerosolized liposomal amphotericin B against murine invasive pulmonary mucormycosis[J]. J Infect Chemother,2014,20(2):104-108. doi: 10.1016/j.jiac.2013.09.002 [18] Panigrahi M K,Manju R,Kumar S V,et al. Pulmonary mucormycosis presenting as nonresolving pneumonia in a patient with diabetes mellitus[J]. Respiratory Care,2014,59(12):201-205. doi: 10.4187/respcare.03205 [19] Virally M L,Riveline J P,Virally J,et al. Pulmonary mucormycosis in a diabetic patient with HIV[J]. Diabetes Care.,2002,25(11):2105. doi: 10.2337/diacare.25.11.2105 -






 下载:
下载:
 下载:
下载:

