Analysis of the Difference between Different Delivery Modes and Neonatal Respiratory Distress Syndrome X-ray Imaging Classification
-
摘要:
目的 通过分析不同分娩方式的新生儿呼吸窘迫综合征(NRDS)的胸部X影像表现分级差异,探讨不同分娩方式新生儿呼吸窘迫综合征发生情况,提高临床对该病的认识。 方法 根据胸部X线诊断及分级标准,回顾性分析2015年至2021年昆明医科大学第一附属医院经临床诊治证实的133例新生儿呼吸窘迫综合征的胸部X线表现,记录患儿胎龄、体重及分娩方式。 结果 不同分娩方式的NRDS患儿,剖宫产组胸部X影像分级Ⅱ级、Ⅳ级的人数较阴道分娩组明显增多,2种不同分娩方式患儿的胸部X线影像分级有差异,且差异有统计学意义(P < 0.05),剖宫产组NRDS患儿的胸部X线影像表现分级,较阴道分娩组的NRDS患儿程度更重。 结论 不同分娩方式中,剖宫产较阴道分娩更易患NRDS,剖宫产的NRDS患儿在影像表现分级上存在差异,剖宫产的NRDS患儿的影像分级较阴道分娩的程度更重,病情也更重,临床应重点关注剖宫产出生婴儿及早产儿患NRDS的风险。 Abstract:Objective To explore the occurrence of neonatal respiratory distress syndrome in different Delivery Modes by analyzing the graded differences in the chest X-ray imaging performance of neonatal respiratory distress syndrome in different Delivery Modes and to improve the clinical understanding of the disease. Methods According to the diagnostic and grading criteria of chest X-ray, the chest X-ray manifestations of 133 cases of neonatal respiratory distress syndrome confirmed by clinical consultation in our hospital from 2015 to 2021 were retrospectively analyzed, and the gestational age, weight and mode of delivery of the children were recorded. Results In the children with NRDS of different delivery modes, the number of chest X-ray image gradesⅡand Ⅳ in the cesarean section group was significantly higher than that in the vaginal delivery group. The chest X-ray image grades of the children with two different delivery modes were different, and there was statistical significance (P < 0.05). The severity of NRDS was more severe than that in the vaginal delivery group. Conclusions Cesarean delivery is more prone to NRDS than vaginal delivery in different delivery modes, and there are differences in the image classification of children with NRDS in cesarean delivery. The image classification of children with NRDS in cesarean delivery is more severe than that in vaginal delivery, and the condition is more serious. Clinical attention should be paid to the risk of infants born by cesarean delivery and premature infants with NRDS. -
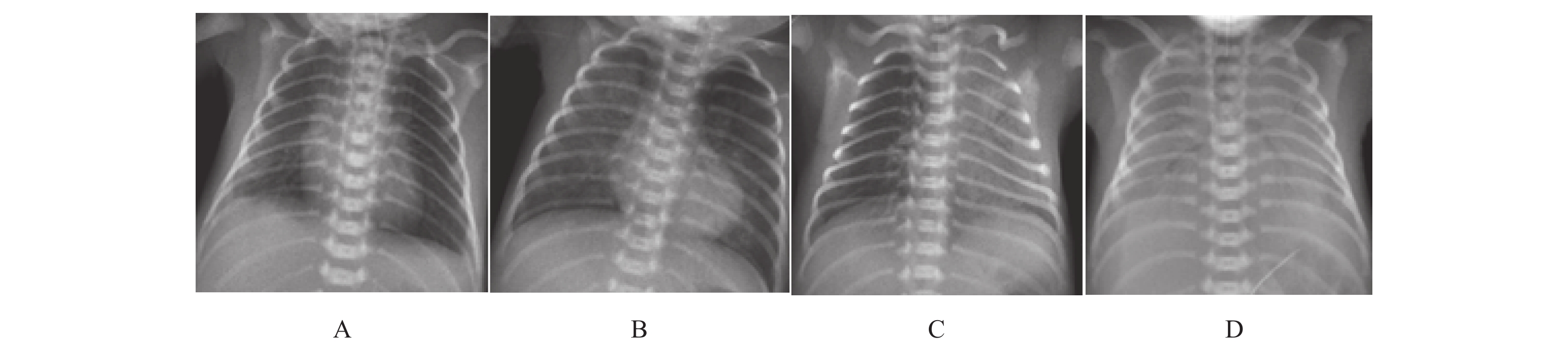
图 1 X线分级的NRDS患儿图片
A:女,3 h,顺产,NRDS胸部X线分级Ⅰ级 右肺下野见小颗粒状影,小斑片状影模糊影,右肺下野见小颗粒状影,小斑片状影模糊影;B:男,3 h,顺产,NRDS胸部X线分级Ⅱ级 双肺见散在斑片状模糊影,右肺中上野见少许空气支气管征;C:女,4 h,剖宫产,NRDS胸部X线分级Ⅲ级 左肺弥漫分部的片状模糊影,其内见空气支气管征,左心缘消失,部分左侧膈肌模糊不清;D:男,5 h,剖宫产,NRDS胸部X线分级Ⅳ级 双肺片状模糊影,双肺下野见空气支气管征,左右心缘及双侧膈肌消失,双肺未见含气影,呈“白肺”表现,双肺片状模糊影,双肺下野见空气支气管征,左右心缘及双侧膈肌消失,双肺未见含气影,呈“白肺”表现。
Figure 1. The NRDS infants of the different NRDS X-ray imaging classification
表 1 133例不同分娩方式NRDS患儿的胸部X线影像分级差异比较[n(%)]
Table 1. Comparison of the difference between different delivery modes and neonatal respiratory distress syndrome X-ray imaging classification[n(%)]
胸部X线影像分级
剖宫产组
阴道分娩组
Ⅰ 33(24.8) 31(23.3) Ⅱ 28(21.1) 11(8.3) Ⅲ 8(6.0) 8(6.0) Ⅳ 12(9.0) 2(1.5) Z 2.026 P 0.043* *P < 0.05。 -
[1] 曹芳芹,刘月文,刘黎明. 231例新生儿呼吸窘迫综合征的影响因素分析[J]. 中国妇幼健康研究,2017,28(1):35-37. doi: 10.3969/j.issn.1673-5293.2017.01.013 [2] 李祖银,夏春华,金志远. DR床边胸片对新生儿肺透明膜病的诊断价值探讨[J]. 影像研究与医学应用,2021,5(3):115-116. doi: 10.3969/j.issn.2096-3807.2021.03.057 [3] Kaustubh Chaudhari,Manas Kumar Behera. Clinical study of neonatal respiratory distress syndrome[J]. Journal of Contemporary Medical Practice,2020,2(6):17-19. [4] 黎国春. 新生儿肺透明膜病的特点及影响因素调查分析[J]. 中国计划生育学杂志,2020,2(6):494-497. [5] 孙国强, 实用儿科放射诊断学 [M]. 第2版, 北京;人民军医出版社, 2011: 35-43. [6] 胡保锋. 新生儿肺透明膜病早期X线诊断的临床应用价值[J]. 中国农村卫生,2020,12(14):52. [7] 金克,胡青青,钱燕. 新生儿肺透明膜病危险因素分析[J]. 中国全科医学,2017,20(S1):161-163. [8] 廖沛光. 早产新生儿肺透明膜病高危因素的研究进展[J]. 世界复合医学,2018,4(2):93-95. [9] 童玲,王慧琴. 基于Logistic回归模型的足月新生儿呼吸窘迫综合征相关因素分析[J]. 医学信息,2020,33(19):91-93. doi: 10.3969/j.issn.1006-1959.2020.19.026 [10] Yan Li, Caixia Zhang, Dongfeng Zhang. Cesarean section and the risk of neonatal respiratory distress syndrome: A meta-analysis[J]. Archives of Gynecology and Obstetrics, 2019, 300(3): 页码?.Yan Li,Caixia Zhang,Dongfeng Zhang. Cesarean section and the risk of neonatal respiratory distress syndrome:A meta-analysis[J]. Archives of Gynecology and Obstetrics,2019,300(3):503-517. [11] 于立阳. 全面放开二胎政策下孕产妇高危因素变化分析及管理对策探讨[J]. 当代医学,2019,25(21):165-166. doi: 10.3969/j.issn.1009-4393.2019.21.067 [12] 陈运山,刘慧姝. 剖宫产手术指征的变迁[J]. 中华产科急救电子杂志,2020,9(2):65-68. doi: 10.3877/cma.j.issn.2095-3259.2020.02.001 -






 下载:
下载: