Impact of RBL Teaching Method on the Critical Thinking of Medical Graduate Students
-
摘要:
目的 评价基于研究的学习(research based learning ,RBL)这一新的教学法对医学研究生批判性思维能力的影响,以提高医学专业研究生批判性思维能力。 方法 330名医学专业研究生参与研究,分为2组。其中实验组(n = 165)采用RBL教学方式的《科研基本素质培养》课程学习;对照组(n = 165)学生未参与该课程的学习。之后,利用批判性思维能力问卷评价2组学生批判性思维能力的差异。 结果 实验组批判性思维总分高于对照组(P < 0.001),实验组在寻找真相、分析能力、批判性思维的自信心、求知欲、认知成熟度5个维度均高于对照组(P < 0.05)。 结论 RBL教学方式课可提高医学专业研究生批判性思维能力。 Abstract:Objective To evaluate the impact of research-based learning (RBL), a new teaching method, on the critical thinking ability of medical postgraduates in order to enhance their critical thinking skills. Methods A total of 330 postgraduate students majoring in medicine participated in this study. Among them, the experimental group (n = 165) completed the course of “Cultivation of Basic Quality of Scientific Research” using RBL teaching method, while the students in the control group (n = 165) did not participate in this course. Subsequently, a critical thinking ability questionnaire was used to assess the differences in critical thinking ability between the two groups. Results The experimental group had a higher total score in critical thinking ability compared to the control group (P < 0.001). The experimental group also scored higher than the control group in five dimensions: seeking truth, analytical ability, confidence in critical thinking, curiosity, and cognitive maturity (P < 0.05). Conclusion The RBL teaching method can improve the critical thinking ability of medical postgraduate students. -
Key words:
- RBL teaching method /
- Postgraduate students /
- Critical thinking
-
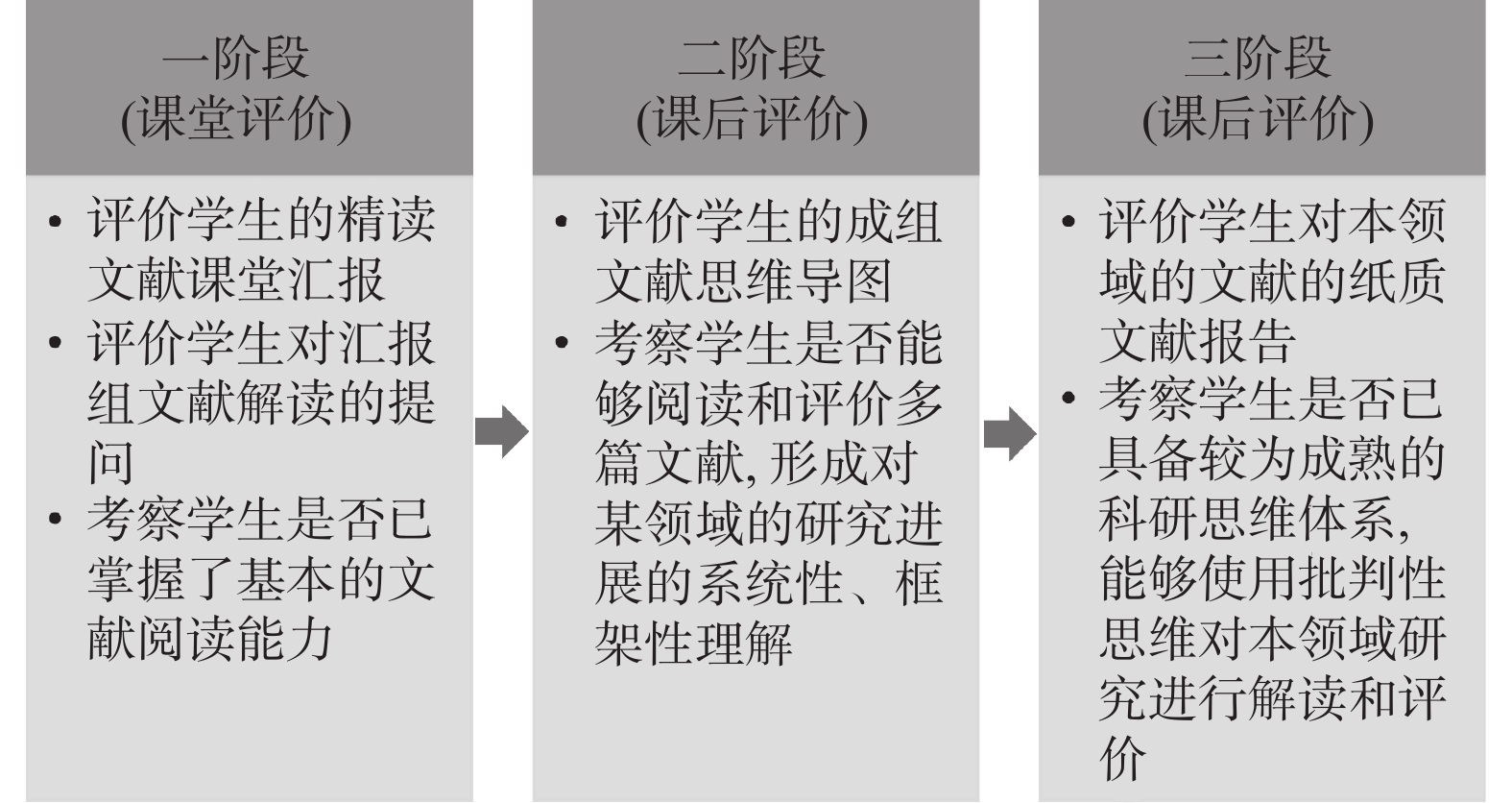
表 1 课程教学环节设置
Table 1. Teaching design
分组 课前 课中 课后 汇报组 1.精读汇报文献 1.汇报文献 1.制作成组文献思维导图
2.形成纸质文献阅读报告2.小组讨论、准备课堂汇报 2.回答其他组提问 提问组 1.阅读汇报组精读文献 1.向汇报组提问 2.准备文献相关的问题 2.判断汇报组回答问题的完整性和正确性 教师 1.挑选精读文献 1.对汇报组的回答进行补充 评价学生思维导图和纸质文献报告 2.指导汇报组文献阅读 2.解读文献 表 2 批判性思维水平统计分析(
$\bar x \pm s $ )Table 2. The analysis of critical thinking level (
$\bar x \pm s $ )指标 对照组
(n = 165)实验组
(n = 165)F P 寻找真相 37.91 ± 6.57 39.63 ± 6.67 7.410 0.007** 开放思想 35.52 ± 7.39 36.44 ± 8.37 1.510 0.220 分析能力 40.37 ± 7.49 42.58 ± 6.84 10.359 0.001** 系统化能力 38.84 ± 7.24 39.86 ± 7.02 2.255 0.134 批判思维
的自信心38.86 ± 7.23 40.82 ± 8.34 6.898 0.009** 求知欲 41.02 ± 8.83 43.01 ± 7.40 6.543 0.011* 认知成熟度 36.00 ± 7.86 37.72 ± 9.33 4.362 0.037* 批判性思维总分 268.51 ± 37.02 280.06 ± 35.01 11.249 < 0.001*** *P < 0.05,**P < 0.01,***P < 0.001。 表 3 实验组与对照组阅读专业文献情况[n(%)]
Table 3. Comparison of literature reading between the experimental group and the control group [n(%)]
指数 对照组 实验组 阅读专业文献数量 3~4篇/周 27(16.56) 46(27.88) 1~2篇/周 81(49.09) 68(42.2) 1~2篇/月 57(34.55) 51(30.91) < 10篇/a 0(0.00) 0(0.00) < 5篇/a 0(0.00) 0(0.00) 精度文献部分 关键词 7(4.24) 6(3.64) 摘要 83(50.30) 59(35.76) 材料与方法 34(20.61) 28(16.97) 讨论 31(18.79) 44(26.67) 全文 10(6.06) 34(20.61) 表 4 实验组与对照组阅读专业文献统计分析(
$\bar x \pm s $ )Table 4. Statistical analysis of literature reading between the experimental group and the control group (
$\bar x \pm s $ )指标 对照组
(n = 165)实验组
(n = 165)F P 阅读专业文献数 66.84 ± 55.69 80.47 ± 65.54 4.222 0.041* *P < 0.05。 -
[1] Facione P. Critical thinking: A statement of expert consensus for purposes of educational assessment and instruction (The Delphi Report)[M]. Millbrae, CA: California Academic Press, 1990: 1-19. [2] Taube K T. Critical thinking ability and disposition as factors of performance on a written critical thinking test[J]. Journal of General Education,1997,46(2):129-164. [3] Facione N C,Facione P A,Sanchez C A. Critical thinking disposition as a measure of competent clinical judgment: The development of the California Critical Thinking Disposition Inventory[J]. Journal of Nursing Education,1994,33(8):345-350. doi: 10.3928/0148-4834-19941001-05 [4] Elaine Simpson R,Mary Courtney R. Critical thinking in nursing education: Literature review[J]. International Journal of Nursing Practice,2002,8(2):89-98. doi: 10.1046/j.1440-172x.2002.00340.x [5] Siegel H. What are thinking dispositions?[J]. Educational Theory,1999,49(2):207-221. doi: 10.1111/j.1741-5446.1999.00207.x [6] Wilson B A. The effect of a business communications course on students’ disposition to think critically[J]. Delta Pi Epsilon Journal,2003(45):118-132. [7] 侯秀芳,王栋,陈顺通. 创新时代下培养大学生批判性思维能力的四维思维审视[J]. 大学教育,2023,(3):59-61. [8] 王春燕,曹靖玮,王菲,等. 培养医学生批判性思维的教学模式初探[J]. 中国继续教育,2023,15(10):37-41. [9] 罗丽娅. 高校研究型教学理论与方法[M]. 长春: 吉林出版集团股份优先公司, 2020: 25-32. [10] Marcia C L,Erin P,Anne B,et al. Undergraduate research experiences: Impacts and opportunities[J]. Science,2015,347(6222):627-633. [11] 刘学东,袁靖宇. 美国大学生批判性思维能力培养研究——以斯坦福大学为例[J]. 高教探索,2018,32(9):44-50. [12] 闫哲,郑沁. 浅谈批判性思维在医学生培养中的应用及现状[J]. 中国高等医学教育,2022,34(10):4-5. [13] 彭美慈,汪国成,陈基乐,等. 批判性思维能力测量表的信效度测试研究[J]. 中华护理杂志,2004,39(9):644-647. [14] 龙庭凤,沈丽达,赵敏,等. 医学生评判性思维现状调查[J]. 中国医药学,2015,5(4):118-121,131. [15] 李秀秀. 医学生批判性思维倾向状况调查及影响因素分析[D]. 武汉: 华中科技大学, 2018. [16] 韩仰, 冯丹丹, 周艳, 等. 医学学术型研究生新生批判性思维能力现状调查[J] 基础医学教育, 2022, 24(4): 304-308. [17] 肖海丰. 关于学术型研究生创新能力培养的几点思考[J]. 科教文汇,2022,17(8):5-7. -






 下载:
下载: