Establishment and Evaluation of a Nomogram for Predicting Potential Death in Patients with Hepatitis C Cirrhosis and Sepsis in General Wards
-
摘要:
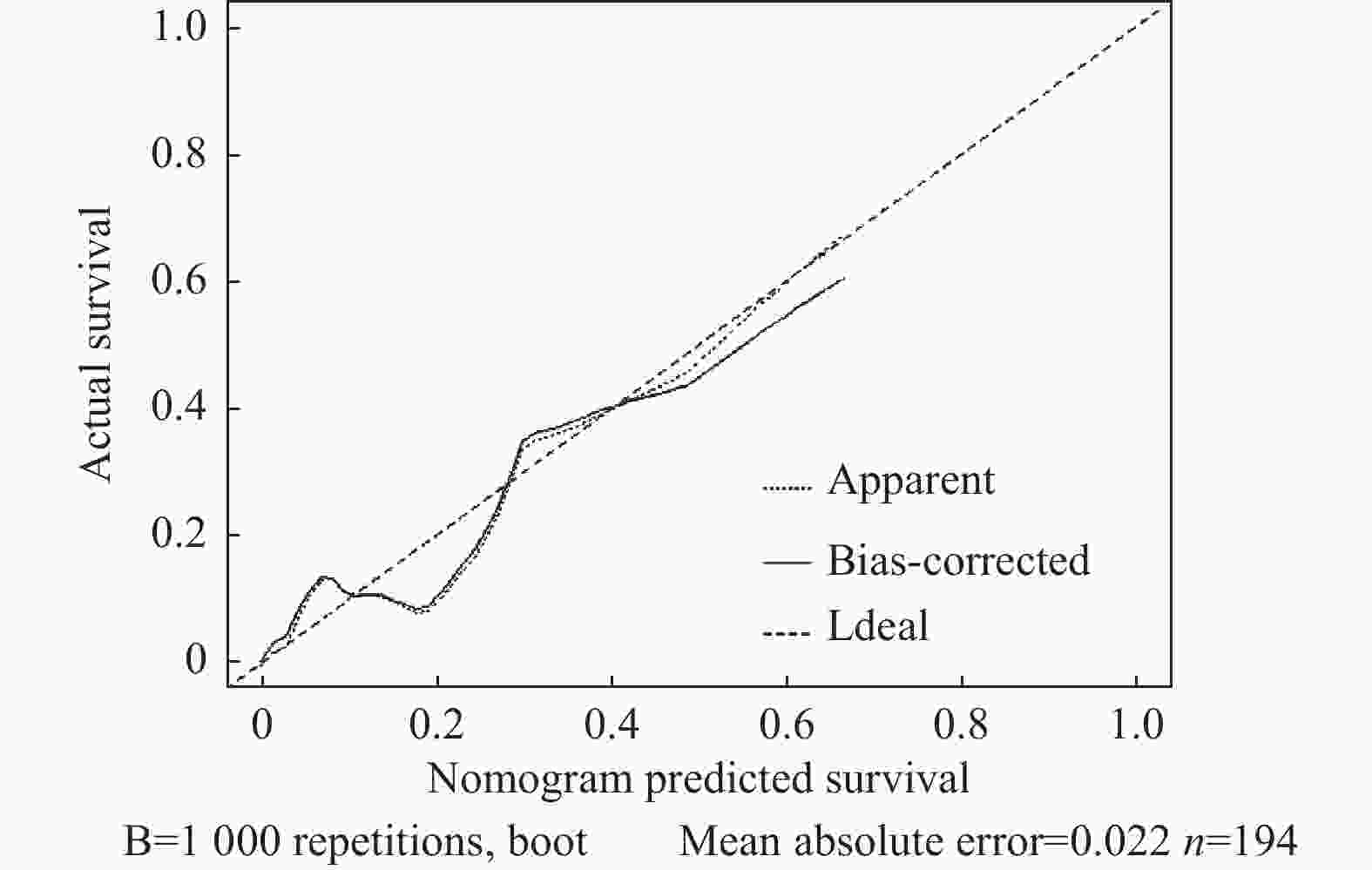
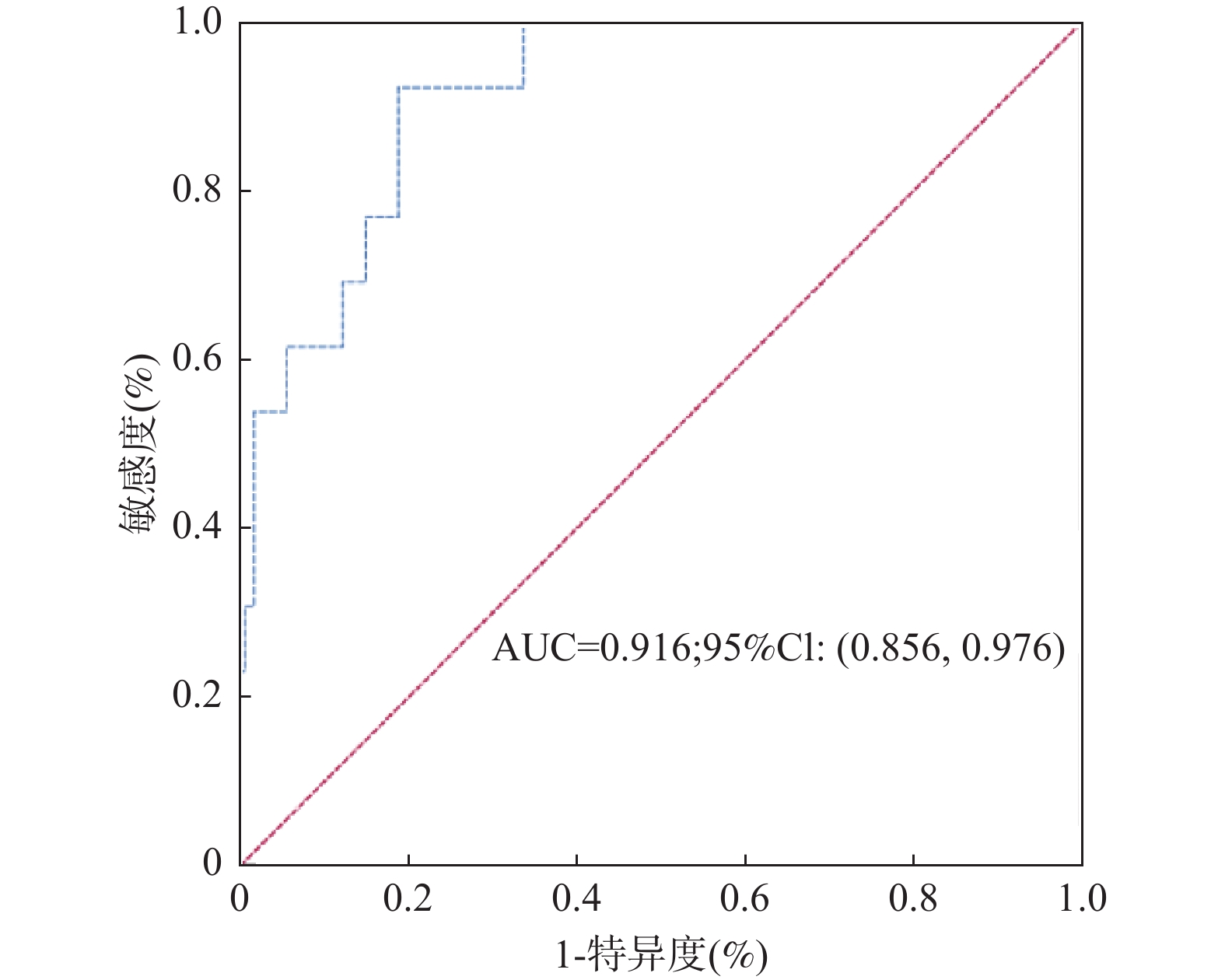
目的 探讨普通病房中丙型肝炎肝硬化并脓毒症患者潜在死亡的预测影响因素。 方法 回顾性分析2012年1月至2022年8月昆明市第三人民医院诊断明确的194例丙型肝炎肝硬化并脓毒症患者作为研究对象,收集患者入院时的性别、年龄、基础疾病、感染部位、近2周有创操作史、MEWS评分、住院天数、白细胞/血小板、中性粒细胞计数/淋巴细胞计数比值(NLR)、红细胞、凝血酶原时间等临床资料。根据预后情况分为两组:死亡组(n = 13),生存组(n = 181),分析并比较2组各类指标差异,分析死亡的影响因素。 结果 194例符合诊断的患者被纳入分析,男性151例(77.8%),女性43例(22.2%);平均年龄(50.6±9.7)岁;合并高血压32例(16.5%),合并糖尿病32例(16.5%)。多因素Logistic回归分析,感染HCV时间(OR = 1.114;95%CI 1.000,1.241)、MEWS评分(OR = 1.761;95%CI 1.210,2.564)、未合并感染(OR = 0.081;95%CI 0.010,0.667)、中性粒细胞/淋巴细胞比值(NLR)(OR = 1.084;95%CI 1.021,1.152)是普通病房中丙型肝炎肝硬化并脓毒症患者潜在死亡的独立影响因素。列线图模型的灵敏度92.3%,特异度81.2%,最大约登指数为0.735。霍斯默-莱梅肖检验,χ2 = 2.471,P = 0.963(P > 0.05),表明模型的拟合程度较好。ROC曲线分析显示AUC = 0.916,95%CI (0.856,0.976),校准曲线Calibrated图进行验证Nomogram模型诊断价值,平均绝对误差0.022,结果显示细菌感染发生的实际值和预测值之间有较好的一致性。 结论 感染HCV时间、MEWS评分、未合并感染、NLR与丙型肝炎肝硬化并脓毒症发生死亡风险有相关性。MEWS联合诊断可以提高对普通病房丙肝肝硬化并脓毒症患者是否死亡预测的准确性。 Abstract:Objective To explore the predictive factors of potential mortality in patients with hepatitis C cirrhosis and sepsis in general wards. Methods A retrospective analysis was performed on 194 patients with hepatitis C cirrhosis and sepsis diagnosed in the Third People’s Hospital of Kunming City from January 2012 to August 2022. Clinical data such as gender, age, comorbidity, site of infection, history of invasive operation within the last 2 weeks, MEWS score, length of stay, white blood cell/platelet, neutrophil count/lymphocyte count ratio (NLR), red blood cell and prothrombin time were collected. According to the prognosis, the patients were divided into two groups: death group (n = 13) and survival group (n = 181). The differences of various indicators between the two groups were analyzed and compared, and the influencing factors of death were analyzed. Results A total of 194 patients were included in the analysis, including 151 males (77.8%) and 43 females (22.2%). The average age was 50.6±9.7 years. There were 32 cases (16.5%) with hypertension and 32 cases (16.5%) with diabetes. Multivariate Logistic regression analysis showed that HCV infection time (OR = 1.114; 95%CI 1.000, 1.241), MEWS score (OR = 1.761; 95%CI 1.210, 2.564), no co-infection (OR = 0.081; 95%CI 0.010, 0.667), neutrophil/lymphocyte ratio (NLR) (OR = 1.084; 95%CI 1.021, 1.152) was an independent predictor of potential death in patients with hepatitis C cirrhosis and sepsis in the general ward. The sensitivity and specificity of the nomogram model are 92.3%, 81.2%, respectively; and the maximum Youden index is 0.735. The result of Hosmer-Lemeshaw test is χ2 = 2.471, P = 0.963 (P > 0.05), which indicates that the model fits well. ROC curve analysis showed that AUC = 0.916, 95%CI 0.856, 0.976. Calibration images of the Nomogram was used to verify the diagnostic value of the Nomogram model with an average absolute error of 0.022. The results showed that the actual and predicted values of bacterial infection were in good consistency. Conclusion Time of HCV infection, MEWS score, unco-infected, and NLR were associated with the risk of death from hepatitis C cirrhosis and sepsis. MEWS combined diagnosis can improve the accuracy of predicting death in patients with hepatitis C cirrhosis and sepsis in general wards. -
Key words:
- Modified early warning score /
- Sepsis /
- Hepatitis C cirrhosis /
- Death /
- Nomogram
-
表 1 普通病房中丙型肝炎肝硬化并脓毒症患者潜在死亡的基线资料[n(%)]
Table 1. Baseline data on potential death in patients with hepatitis C cirrhosis and sepsis in a general ward [n(%)]
指标 死亡组(n = 13) 生存组(n = 181) χ2 P 性别(男/女) 11(84.6)/2(15.4) 140(77.3)/41(22.7) 0.07 0.792 年龄(岁) 52.8(8.0) 50.4(9.8) −0.02 0.982 感染HCV时间(a) 5.0(0.8.10.0) 2.0(0.5,7.0) −1.29 0.197 MEWS评分 2.0(1.0,4.0) 2.0(1.0,3.0) 11.48 0.001* 合并感染(肺部感染/腹膜炎/急性上呼吸道
感染/蜂窝织炎/泌尿感染)
3.95
0.048*是 8(61.5) 63(34.8) 否 5(38.5) 118(65.2) 肝性脑病 18.44 <0.001* 是 5(38.5) 10(5.5) 否 8(61.5) 171(94.6) 食管胃底静脉出血史 0.08 0.782 是 5(38.5) 33(18.2) 否 8(61.5) 148(81.8) 腹水 0.21 0.651 是 6(46.2) 72(39.8) 否 7(53.8) 109(60.2) 肝衰竭 1.11 0.291 是 8(61.5) 84.(46.4) 否 5(38.5) 97(53.6) 糖尿病 1.10 0.294 是 4(30.8) 28(14.4) 否 9(69.2) 153(84.6) 高血压 — — 是 2(15.4) 30(16.6) 否 11(84.6) 151(83.4) 肾功能不全 2.16 0.141 是 7(53.8) 61(33.7) 否 6(46.2) 120(66.3) 呼吸衰竭 — — 是 1(7.7) 13(7.2) 否 12(92.3) 168(92.8) 饮酒时间(a) 20.0(17.5,30.0) 20.0(10.0,27.5) 0.98 0.990 有创操作史 2.00 0.157 是 8(61.5) 75(41.4) 否 5(38.5) 106(58.6) 质子泵抑制剂 — — 是 4(30.8) 51(28.2) 否 9(69.2) 130(71.8) 住院天数(d) 24.0(9.0,26.5) 16.0(9.0,23.0) −4.16 <0.001* 白细胞/血小板 0.11(0.05,0.23) 0.58(0.04,0.09) −2.07 0.039* NLR 11.4(5.0,28.1) 3.4(1.8,6.9) −3.39 0.001* 红细胞(109/L) 3.6(2.8,4.5) 3.6(2.8,4.5) −1.41 0.157 凝血酶原时间(s) 16.1(14.5,24.0) 15.8(14.3,19.0) −1.85 0.065 尿素氮(mmol/L) 8.6(4.2,17.3) 5.7(3.8,9.0) −3.19 0.001* 肌酐(mmol/L) 121.0 ± 71.5 104.0 ± 83.7 −1.95 0.052 总胆红(μmol/L) 37.9(34.5,104,7) 28.8(16.7,46.8) −2.30 0.021* 丙氨酸氨基转移酶(U/L) 47.0(33.0,70.0) 36.0(20.0,66.0) −0.04 0.971 冬氨酸氨基转移酶(U/L) 79.0(40.0,114.5) 53.0(34.0,98.0) −1.12 0.262 总蛋白(g/L) 64.8(51.4,70.5) 64.1(56.2,71.5) −1.82 0.069 白蛋白[g/L,($\bar x \pm s $)] 25.3 ± 7.0 31.9 ± 16.6 −2.54 0.011* 前白蛋白[mg/L,($\bar x \pm s $)] 137.4 ± 62.0 108.9 ± 55.4 −1.75 0.081 甘油三酯(mmol/L) 0.8(0.5,1.2) 1.1(0.7,3.5) −0.14 0.892 总胆固醇(mmol/L) 2.5 ± 1.2 2.8 ± 1.0 −1.36 0.174 低密度脂蛋白[mmol/L,($\bar x \pm s $)] 1.4 ± 0.8 1.6 ± 0.8 −1.59 0.113 高密度脂蛋白[mmol/L,($\bar x \pm s $)] 0.8 ± 0.5 0.8 ± 0.4 −1.87 0.061 白介素6(pg/mL) 207.6(28.0,3708.0) 38.0(16.2,118.6) -3.17 0.002* 降钙素原(ng/mL) 1.2(0.2,13.2) 0.2(0.1,0.8) −2.19 0.028* 超敏C反应蛋白(mg/L) 17.5(9.5,33.3) 6.4(1.1,34.7) −2.28 0.023* 乳酸(mmol/L) 3.3(2.2,6.5) 2.3(1.6,4.0) −3.09 0.002* CD4/CD8 2.6(1.1,2.9) 1.7(1.0,2.3) −0.86 0.387 HCV-RNA 0.0(0.0,5.4×105) 6.3×104(0.0,8.2×105) −0.21 0.836 系统免疫炎性指数SⅡ 643.9(255.5,1481.2) 297.7(124.1,654.0) −2.64 0.008* *P < 0.05。 表 2 普通病房中丙型肝炎肝硬化并脓毒症患者潜在死亡的危险因素分析
Table 2. Analysis of risk factors for potential death in patients with hepatitis C cirrhosis and sepsis in general ward
相关因素 β SE Wald 单因素分析 p β SE Wald 多因素分析 p OR 95%CI OR 95%CI 感染HCV时间 0.84 0.04 4.464 1.088 1.006,1.176 0.035* 0.108 0.055 3.847 1.114 1.000,1.241 0.049* MEWS评分 0.778 0.178 19.137 2.178 1.537,3.086 <0.001* 0.566 0.192 8.724 1.761 1.210,2.564 0.003* 未合并感染 −1.938 0.783 6.123 0.114 0.031,0.668 0.013* −2.517 1.077 5.457 0.081 0.010,0.667 0.019* 肝性脑病 2.369 0.656 13.027 10.687 2.952,38.690 <0.001* 住院天数 −0.263 0.075 12.287 0.768 0.663,0.890 <0.001* 白细胞/血小板 2.583 1.146 5.080 13.236 1.400,125.102 0.024* NLR 0.09 0.024 13.931 1.095 1.044,1.148 <0.001* 0.081 0.031 6.885 1.084 1.021,1.152 0.009* 凝血酶原时间 0.073 0.034 4.659 1.075 1.007,1.149 0.031* 尿素氮 −0.089 0.026 11.413 0.915 0.869,0.963 0.001* 超敏C反应蛋白 −0.009 0.004 5.041 0.991 0.983,0.999 0.025* 乳酸 0.193 0.064 9.182 1.213 1.071,1.375 0.002* 系统免疫炎性指数SⅡ 0.001 0.000 7.241 1.001 1.000,1.001 0.007* 注:95%CI:置信区间;NLR:中性粒细胞计数/淋巴细胞计数比值。*P < 0.05。 -
[1] 张宇慧,杨莉. 脓毒症相关急性肾损伤[J]. 临床内科杂志,2022,39(6):372-376. [2] Lo A H,Kee A C,Li A,et al. Controversies in sepsis management-what is the way forward?[J]. Ann Acad Med Singap,2020,49(9):661-668. doi: 10.47102/annals-acadmedsg.202090 [3] Nedeva C. Inflammation and Cell Death of the Innate and Adaptive Immune System during Sepsis[J]. Biomolecules,2021,11(7):1011. doi: 10.3390/biom11071011 [4] Purcarea A,Sovaila S. Sepsis,a 2020 review for the internist[J]. Rom J Intern Med,2020,58(3):129-137. [5] 徐京杭,徐小元. 肝硬化"少见并发症"诊治现状和展望[J]. 中华肝脏病杂志,2020,28(5):369-371. doi: 10.3760/cma.j.cn501113-20200418-00196 [6] 王芷婧, 杨长青. 肝硬化合并细菌感染的治疗策略 [J]. 解放军医学杂志, (12): 1-12. [7] Mattos A A,Wiltgen D,Jotz R F,et al. Spontaneous bacterial peritonitis and extraperitoneal infections in patients with cirrhosis[J]. Ann Hepatol,2020,19(5):451-457. doi: 10.1016/j.aohep.2020.04.010 [8] Atteberry P,Biederman B,Jesudian A,et al. Mortality,sepsis,and organ failure in hospitalized patients with cirrhosis vary by type of infection[J]. J Gastroenterol Hepatol,2021,36(12):3363-33670. doi: 10.1111/jgh.15633 [9] Gök R G Y,Gök A,Bulut M. Assessing prognosis with modified early warning score,rapid emergency medicine score and worthing physiological scoring system in patients admitted to intensive care unit from emergency department[J]. Int Emerg Nurs,2019,43:9-14. doi: 10.1016/j.ienj.2018.06.002 [10] Subbe C P,Kruger M,Rutherford P,et al. Validation of a modified Early Warning Score in medical admissions[J]. Qjm,2001,94(10):521-526. doi: 10.1093/qjmed/94.10.521 [11] 姚美蓉,江笑笑,兰晓娥. 改良早期预警评分在普通病房潜在危重症病人中的应用效果[J]. 护理研究,2020,34(23):4303-4306. [12] Mitsunaga T,Hasegawa I,Uzura M,et al. Comparison of the national early warning score (NEWS) and the modified early warning score (MEWS) for predicting admission and in-hospital mortality in elderly patients in the pre-hospital setting and in the emergency department[J]. Peer J,2019,7:e6947. doi: 10.7717/peerj.6947 [13] Kia A,Timsina P,Joshi H N,et al. Enhancing the prediction of clinical deterioration in admitted patients through a machine learning model[J]. J Clin Med,2020,9(2):343. doi: 10.3390/jcm9020343 [14] Kim D K,Lee D H,Lee B K,et al. Performance of Modified Early Warning Score (MEWS) for Predicting In-Hospital Mortality in Traumatic Brain Injury Patients[J]. J Clin Med,2021,10(9):1915. doi: 10.3390/jcm10091915 [15] Bhatnagar M,Sirohi N,Dubey A B. Prediction of hospital outcome in emergency medical admissions using modified early warning score (MEWS): Indian experience[J]. J Family Med Prim Care,2021,10(1):192-198. doi: 10.4103/jfmpc.jfmpc_1426_20 [16] 唐蓉,石兰萍,魏莹莹,等. 非计划性转入ICU患者转入前MEWS与ICU住院时长及死亡情况的相关性分析[J]. 护理实践与研究,2022,19(2):179-183. [17] Khan A,Sarma D,Gowda C,et al. The role of modified early warning score (MEWS) in the prognosis of acute pancreatitis[J]. Oman Med J,2021,36(3):e272. doi: 10.5001/omj.2021.72 [18] 齐文旗,张斌,郑忠骏,等. 拯救脓毒症运动: 2021年国际脓毒症和脓毒性休克管理指南[J]. 中华急诊医学杂志,2021,30(11):1300-1304. [19] 李晓丹,马青变. 2019~2020年脓毒症研究领域热点回顾[J]. 中国急救医学,2021,41(1):21-27. [20] Durst M M,Eitzen E A,Benken S T. Comparison of Vasopressor Duration in Septic Shock Patients With and Without Cirrhosis[J]. Ann Pharmacother,2021,55(8):970-979. doi: 10.1177/1060028020980727 [21] Roney J K,Whitley B E,Long J D. Implementation of a MEWS-Sepsis screening tool: Transformational outcomes of a nurse-led evidence-based practice project[J]. Nurs Forum,2020,55(2):144-148. doi: 10.1111/nuf.12408 [22] 刘海英,冯红玉. 急诊潜在危重患者应用改良早期预警评分(MEWS)和快速急诊内科评分(REMS)对病情评估及预后分析的可行性及适用性研究[J]. 实用临床护理学电子杂志,2020,5(7):74+103. [23] 南月敏. 规范诊疗方案 助力我国"2030消除丙肝"目标的实现[J]. 中华医学信息导报,2020,35(15):18. doi: 10.3760/cma.j.issn.1000-8039.2020.15.131 [24] Rhee C,Jones T M,Hamad Y,et al. Prevalence,underlying causes,and preventability of sepsis-associated mortality in US acute care hospitals[J]. JAMA Netw Open,2019,2(2):e187571. doi: 10.1001/jamanetworkopen.2018.7571 [25] Polaris Observatory HCV Collaborators. Global prevalence and genotype distribution of hepatitis C virus infection in 2015: a modelling study[J]. Lancet Gastroenterol Hepatol,2017,2(3):161-176. doi: 10.1016/S2468-1253(16)30181-9 [26] 薛剑,赵磊,王瑜玲,等. 血糖不稳定指数和中性粒细胞与淋巴细胞比值对脑梗死合并肺部感染患者预后的预测价值[J]. 国际老年医学杂志,2022,43(4):397-401. [27] 周星求,赖智权,麦伟流,等. 血清CRP/ALB、NLR、GLI水平对重症肺炎患者预后的预测价值[J]. 广州医药,2022,53(4):47-50. [28] 刘通,蔡稳,马广宇,等. 中性粒细胞淋巴细胞比值联合胆碱酯酶对重型颅脑损伤患者28天病死率的预测价值[J]. 医学研究杂志,2022,51(6):78-83. [29] 杨翔,余维丽,储雯雯,等. PCT、IL-6、CRP、NLR在ICU细菌性血流感染患者革兰氏阳性菌和阴性菌中的鉴别作用及对死亡风险的预测价值[J]. 现代生物医学进展,2022,22(15):2926-2931. doi: 10.13241/j.cnki.pmb.2022.15.025 [30] 牛凯旋,吴淑璐,刘成,等. 血清淀粉样蛋白A和白细胞介素-6对脓毒症诊断及病情严重程度评估的临床价值[J]. 中华全科医学,2022(9):1484-1487. [31] 王悦,张宗绵,唐钟祥,等. 上尿路结石梗阻所致尿源性脓毒症的危险因素及其预测模型构建与验证[J]. 山东医药,2022,62(25):16-20. -





 下载:
下载: