Observations on Hemodynamics and Stress Response of the Different Anesthesia Methods in Stereotactic Intracranial Hematoma Removal for Hypertensive Intracerebral Hemorrhage
-
摘要:
目的 探讨高血压脑出血立体定向颅内血肿清除术中不同麻醉方式对血流动力学及应激反应的影响。 方法 选取2020年4月至2021年12月在邯郸市中心医院及河北医科大学第二医院接受立体定向颅内血肿清除术的80例高血压脑出血患者纳入研究对象,按随机数字表法分为观察组与对照组,各40例。观察组患者在立体定向颅内血肿清除术前给予头皮神经阻滞麻醉,对照组患者在立体定向颅内血肿清除术前给予局部浸润麻醉。比较2组患者在麻醉前(T0)、切头皮时(T1)、钻孔时(T2)、缝合时(T3)的平均动脉压(MAP)、心率(HR)、皮质醇(Cor)、去甲肾上腺素(NE)、肾上腺素(E),比较2组患者术后1 h、6 h、12 h的疼痛程度,比较2组患者手术前后的格拉斯哥昏迷评分(GCS)评分、神经功能缺损评分(CCS)评分。 结果 对照组在T1、T2、T3时点MAP、HR显著高于T0时(P < 0.05),观察组在T1、T2、T3时点MAP、HR显著低于对照组(P < 0.05);观察组在T1、T2、T3时点Cor、NE、E显著低于对照组(P < 0.05),对照组在T1、T2、T3时点Cor、NE、E显著高于T0时(P < 0.05);观察组在术后1 h、6 h、12 h的疼痛数字评价量表(NRS)评分均显著低于对照组(P < 0.05);2组术后3 d的GCS评分显著高于术前,CCS评分显著低于术前(P < 0.05)。 结论 高血压脑出血患者立体定向颅内血肿清除术中采用头皮神经阻滞麻醉血流动力学更稳定,应激反应程度更轻。 -
关键词:
- 高血压脑出血 /
- 立体定向颅内血肿清除术 /
- 麻醉 /
- 血流动力学 /
- 应激反应
Abstract:Objective To explore the effect of different anesthesia methods on the hemodynamics and stress response during the stereotactic intracranial hematoma removal of the hypertensive cerebral hemorrhage. Methods 80 patients who underwent the stereotactic intracranial hematoma removal in with the hypertensive intracerebral hemorrhage Handan Central Hospital and the Second Hospital of Hebei Medical University from April 2020 to December 2021 were selected into the study. They were randomly divided into the observation group and the control group, with 40 cases in each group. The patients in the observation group were given the scalp nerve block anesthesia before the stereotactic intracranial hematoma removal, and the patients in the control group were given the local infiltration anesthesia before the stereotactic intracranial hematoma removal. The mean arterial pressure (MAP), heart rate (HR), cortisol (COR), norepinephrine (NE) and epinephrine (E) were compared between the two groups before the anesthesia (T0), scalp cutting (T1), drilling (T2) and suture (T3). The pain levels of the two groups of patients were compared at 1 h, 6 h, and 12 h after the surgery, and the Glasgow Coma Score (GCS) score and neurological impairment score (CCS) scores of the two groups before and after the operation were compared. Results The MAP and HR of the control group at T1, T2, and T3 were significantly higher than those at T0 (P < 0.05), and the MAP and HR of the observation group at T1, T2, and T3 were significantly lower than those of the control group (P < 0.05). Cor, NE and E of the observation group at T1, T2, and T3 were significantly lower than those of the control group (P < 0.05). In the control group, Cor, NE and E at T1, T2 and T3 were significantly higher than those at T0 (P < 0.05). The numerical pain rating scale (NRS) scores of the observation group at 1 h, 6 h, and 12 h after the surgery were significantly lower than those of the control group (P < 0.05). The GCS scores of the two groups were significantly higher at 3 days after the surgery, and the CCS scores were significantly lower than those before the surgery (P < 0.05). Conclusion The scalp nerve block anesthesia in the stereotactic removal of intracranial hematoma in patients with the hypertensive intracerebral hemorrhage has more stable hemodynamics and less stress response. -
脑出血是脑血管破裂的脑实质内出血,可能由各种原因引起,其中最常见的原因为高血压,高血压脑出血发病急,致死率、致残率高[1]。高血压脑出血的治疗通常有外科手术治疗和内科保守治疗2种方式,手术能够快速清除血肿,减轻对患者脑神经造成的损伤,保护脑功能,改善患者预后[2]。近年来,微创手术方式不断发展,立体定向颅内血肿清除术在临床治疗中取得了较好的治疗效果[3]。高血压脑出血发生后会对机体形成刺激,产生严重应激反应,加上手术刺激,应激反应更明显,适度的应激反应有利于机体运行,过度则会损伤重要器官功能,影响患者预后,甚至导致死亡[4]。目前有研究探讨老年人术中应激反应,却鲜有研究观察脑出血患者术中应激反应情况,但高血压脑出血发病急且病情危重,需要有效的方式控制其应激反应,改善患者预后[5]。因此本研究旨在探讨高血压脑出血立体定向颅内血肿清除术中不同麻醉方式对血流动力学及应激反应的影响,研究结果如下。
1. 资料与方法
1.1 一般资料
选取2020年4月至2021年12月在邯郸市中心医院及河北医科大学第二医院接受立体定向颅内血肿清除术的80例高血压脑出血患者纳入研究对象,按随机数字表法分为观察组与对照组,各40例。2组患者的一般资料对比,见表1。本次研究开始前获得医院医学伦理委员会批准(2020-39号)。
表 1 2组一般资料比较[n(%)/$\bar x \pm s$ ]Table 1. Comparison of general data between the two groups [n(%)/$\bar x \pm s$ ]项目 观察组(n = 40) 对照组(n = 40) χ2/t P 性别(n) 男 23(57.50) 25(62.50) 0.208 0.648 女 17(42.50) 15(37.50) 年龄(岁) 56.49 ± 7.34 56.08 ± 7.60 0.245 0.807 发病至手术时间(h) 55.57 ± 6.44 55.22 ± 6.19 0.248 0.805 血肿部位(n) 基底调节区 17(42.50) 19(47.50) 0.402 0.940 小脑 3(7.50) 2(5.00) 脑叶 6(15.00) 5(12.50) 丘脑 14(35.00) 14(35.00) 血肿量(mL) 40.16 ± 3.24 40.68 ± 3.07 0.737 0.463 意识状态(n) 意识清醒 6(15.00) 4(10.00) 0.688 0.876 昏迷 3(7.50) 4(10.00) 昏睡 18(45.00) 20(50.00) 嗜睡 13(32.50) 12(30.00) GCS评分(分) 8.87 ± 1.38 8.99 ± 1.74 0.342 0.734 ASA分级(n) Ⅱ级 36(90.00) 35(87.50) 0.125 0.723 Ⅲ级 4(10.00) 5(12.50) 1.2 纳入和排除标准
1.2.1 纳入标准
(1)符合《神经病学》中关于高血压脑出血的诊断标准[6];(2)经头颅CT首次确诊为高血压脑出血;(3)接受立体定向颅内血肿清除术;(4)格拉斯哥昏迷评分(GCS) > 5分;(5)美国麻醉医师协会(ASA)分级Ⅱ~Ⅲ级;(6)患者及家属签署知情同意书。
1.2.2 排除标准
(1)存在麻醉药物使用禁忌;(2)中重度昏迷;(3)脑干出血;(4)由凝血障碍、脑动脉瘤、血管畸形等引发的脑出血;(5)形成脑疝;(6)既往脑梗死、脑出血、创伤性脑病病史;(7)伴有恶性肿瘤;(8)合并糖尿病;(9)特殊人群无法配合本次研究,如精神异常、昏迷、嗜睡者。
1.3 研究方法
(1)观察组患者给予头皮神经阻滞麻醉,采用简易脑立体定向原理确定穿刺点,消毒后在枕大神经、枕小神经、双侧眶上神经、滑车上神经、耳颞神经等部位注射0.5%罗哌卡因(瑞典阿斯利康,批准文号:H20020251)2 mL,10 min后开始立体定向颅内血肿清除术,立体定向钻颅后在血肿中心通过导向器置入引流管,抽取30%血肿量,接颅脑引流袋引流;(2)对照组患者给予局部浸润麻醉,确定穿刺点消毒后给予0.5%罗哌卡因10~15 mL进行局部浸润麻醉,10 min后开始手术,立体定位方法、手术方式、引流方法均与观察组相同。
1.4 观察指标
(1)采用深圳迈瑞生物医疗电子股份有限公司的T8监护仪监测患者在麻醉前(T0)、切头皮时(T1)、钻孔时(T2)、缝合时(T3)的平均动脉压(MAP)、心率(HR);(2)采集患者在T0、T1、T2、T3时点的静脉血4 mL,3500 r/min,离心5 min,分离出血清,采用全自动生化分析仪(深圳迈瑞生物医疗电子股份有限公司)检测患者的皮质醇(Cor)、去甲肾上腺素(NE)、肾上腺素(E);(3)在术后1 h、6 h、12 h采用疼痛数字评价量表(NRS)评估患者的疼痛程度,NRS评分范围0~10分,分数越高疼痛越严重;(4)在术前及术后3 d采用GCS评分评估患者的意识恢复情况,GCS评分范围3~15分,分数越高意识状态越好;采用神经功能缺损评分(CCS)评估患者的肢体活动障碍和言语能力,CCS评分范围0~42分,分数越高神经损伤越严重。
1.5 统计学处理
应用SPSS 22.0统计软件处理数据,计数资料用百分比(%)表示,采用χ2检验,计量资料以(
$\bar x \pm s $ )表示,2组间比较采用t检验,同组内比较采取配对样本t检验,不同时点行重复测量的方差分析,P < 0.05为差异有统计学意义。2. 结果
2.1 2组一般资料比较
2组患者性别、年龄、发病至手术时间、血肿部位、血肿量、意识状态、GCS评分、ASA分级比较,差异无统计学意义(P > 0.05),见表1。
2.2 2组不同时点血流动力学比较
观察组在T0、T1、T2、T3时点MAP、HR比较,差异无统计学意义(P > 0.05),在T1、T2、T3时点MAP、HR显著低于对照组(P < 0.05);对照组在T1、T2、T3时点MAP、HR显著高于T0时(P < 0.05),见表2。
表 2 2组不同时点血流动力学比较($\bar x \pm s $ )Table 2. Comparison of hemodynamics between the two groups at different time points ($\bar x \pm s $ )指标 时点 观察组(n = 40) 对照组(n = 40) t P MAP(kPa) T0 13.89 ± 2.17 13.79 ± 2.33 0.198 0.843 T1 14.71 ± 2.28 17.56 ± 3.13# 4.660 < 0.001 T2 14.92 ± 2.62 19.42 ± 3.62# 6.364 < 0.001 T3 14.68 ± 2.55 18.31 ± 3.14# 5.683 < 0.001 F 1.409 24.996 P 0.242 < 0.001 HR(次/min) T0 69.18 ± 8.47 69.60 ± 8.44 0.225 0.823 T1 71.05 ± 8.32 87.25 ± 9.20# 8.259 < 0.001 T2 72.15 ± 8.63 90.35 ± 9.87# 8.780 < 0.001 T3 71.05 ± 8.05 89.43 ± 9.11# 9.558 < 0.001 F 0.868 45.617 P 0.459 < 0.001 与本组T0比较,#P < 0.05。 2.3 2组不同时点应激指标比较
观察组在T0时点Cor、NE、E比较,差异无统计学意义(P > 0.05);观察组在T1、T2、T3时点Cor、NE、E显著低于对照组(P < 0.05);对照组在T1、T2、T3时点Cor、NE、E显著高于T0时(P < 0.05),见表3。
表 3 2组不同时点应激指标比较($\bar x \pm s $ )Table 3. Comparison of stress indicators between the two groups at different time points ($\bar x \pm s $ )指标 时点 观察组(n = 40) 对照组(n = 40) t P Cor(mmol/L) T0 361.08 ± 42.52 360.44 ± 39.87 0.069 0.945 T1 372.28 ± 43.16 461.34 ± 56.56# 7.917 < 0.001 T2 380.57 ± 47.61 475.15 ± 57.84# 7.985 < 0.001 T3 374.83 ± 44.29 467.69 ± 56.91# 8.144 < 0.001 F 1.355 41.184 P 0.259 < 0.001 NE(mmoL/L) T0 2.03 ± 0.31 1.95 ± 0.29 1.192 0.237 T1 2.06 ± 0.22 2.77 ± 0.34# 11.088 < 0.001 T2 2.17 ± 0.33 3.06 ± 0.40# 10.855 < 0.001 T3 2.08 ± 0.23 2.60 ± 0.38# 7.404 < 0.001 F 1.898 70.134 P 0.132 < 0.001 E(ng/mL) T0 0.85 ± 0.18 0.82 ± 0.16 0.788 0.433 T1 0.88 ± 0.15 1.20 ± 0.14# 9.864 < 0.001 T2 0.90 ± 0.19 1.25 ± 0.24# 7.231 < 0.001 T3 0.87 ± 0.13 1.23 ± 0.13# 12.384 < 0.001 F 0.643 55.828 P 0.589 < 0.001 与本组T0比较,#P < 0.05。 2.4 2组术后疼痛程度比较
观察组在术后1 h、6 h、12 h的NRS评分,均显著低于对照组(P < 0.05),见表4。
表 4 2组术后疼痛程度比较[($\bar x \pm s $ ),分]Table 4. Comparison of postoperative pain degree between two groups [($\bar x \pm s $ ),Points]时点 观察组(n = 40) 对照组(n = 40) t P n 40 40 术后1 h 4.30 ± 1.79 5.75 ± 2.26 3.182 0.002 术后6 h 2.98 ± 1.33# 4.63 ± 1.61# 4.993 < 0.001 术后12 h 2.03 ± 0.95#△ 3.18 ± 1.13#△ 4.934 < 0.001 F 25.543 22.195 P < 0.001 < 0.001 与本组术后1 h比较,#P < 0.05;与本组术后6 h比较,△P < 0.05。 2.5 2组手术前后GCS评分、CCS评分比较
2组在术前及术后3 d的GCS评分、CCS评分比较,差异无统计学意义(P > 0.05);2组术后3 d的GCS评分显著高于术前,CCS评分显著低于术前(P < 0.05),见表5。
表 5 2组手术前后GCS评分、CCS评分比较[($\bar x \pm s $ ),分]Table 5. Comparison of GCS score and CCS score before and after surgery between the two groups [($\bar x \pm s $ ),Points]指标 时点 观察组(n = 40) 对照组(n = 40) t P GCS评分 术前 7.68 ± 1.12 7.33 ± 1.07 1.429 0.157 术后3 d 12.30 ± 1.42 11.78 ± 1.35 1.697 0.094 t 16.156 16.338 P < 0.001 < 0.001 CCS评分 术前 18.53 ± 3.29 19.03 ± 3.51 0.657 0.513 术后3 d 9.18 ± 2.27 10.05 ± 2.48 1.644 0.104 t 14.794 13.215 P < 0.001 < 0.001 3. 讨论
立体定向颅内血肿清除术作为一种新的微创手术方式,与传统颅内血肿清除术相比操作简单、手术创口小,能够快速减轻血肿对脑组织形成的压迫;采用脑立体定向原理结合CT图像进行定位,能够减少手术导致的组织损伤和功能障碍;局部麻醉即可手术,可以避免全身麻醉带来的一些并发症,高龄患者可更好耐受[7-9]。神经外科麻醉需保持术中血流动力学稳定,减少术中及术后并发症,减轻术后疼痛,但国内应用立体定向颅内血肿清除术的时间较短,麻醉方式一直采用局部浸润麻醉,该麻醉方式使患者术中疼痛明显,容易导致患者血流动力学不稳定,应激反应较强,需辅以镇静镇痛药物,且术后不良情绪明显,有术后再出血风险[10-11]。近年来提出了精准麻醉理念,神经阻滞麻醉在临床得到广泛应用,头皮神经阻滞麻醉在脑外科开颅血肿清除术中也取得了较好的效果[12]。本研究采用头皮神经阻滞麻醉及局部浸润麻醉2种麻醉方式应用于高血压脑出血立体定向颅内血肿清除术中,观察不同麻醉方式的血流动力学变化及应激反应,希望为行立体定向颅内血肿清除术的高血压脑出血患者寻找更好的麻醉方式,降低过度应激反应,提高预后。
本次研究显示,对照组在T1、T2、T3时点MAP、HR显著高于T0时,观察组在T0、T1、T2、T3时点MAP、HR比较差异无统计学意义,在T1、T2、T3时点MAP、HR显著低于对照组,提示头皮神经阻滞麻醉能较好的保持术中血流动力学的稳定。局部浸润麻醉范围较小且麻醉深度较浅,在进行穿刺颅骨及抽吸血肿时容易产生明显的疼痛感,而术中疼痛程度会影响患者术中的血流动力学[13]。头皮神经阻滞麻醉能达到麻醉颅骨、颅骨膜及头皮下组织的效果,阻断向中枢传导伤害性刺激,从而减轻术中疼痛程度,降低MAP、HR的波动,有利于手术顺利进行[14]。
本次研究结果显示,观察组在T1、T2、T3时点Cor、NE、E显著低于对照组,提示头皮神经阻滞麻醉降低术中应激反应程度效果更好。Cor、NE、E可以评估机体应激反应程度,Cor、NE、E升高反映机体应激反应加重,手术作为持续性应激源能够持续增加机体应激反应,而头皮神经阻滞麻醉可以抑制疼痛刺激传导,减少伤害刺激,降低交感神经-下丘脑肾上腺轴的反应性,因此应激反应较轻[15-16]。
本次研究显示,观察组在术后1 h、6 h、12 h的NRS评分均显著低于对照组,提示头皮神经阻滞麻醉可以更好地减轻患者的术后疼痛感。患者术后的疼痛感来源于皮肤切口及肌肉反射,并非手术操作和脑内物切除,头皮中C纤维分布较为密集,头皮神经阻滞麻醉注射于枕大、枕小、双侧眶上、滑车上、耳颞等神经部位,而这些神经几乎遍布整个头皮,因此阻滞效果更为明显[17-18]。2组术后3 d的GCS评分显著高于术前,CCS评分显著低于术前,但2组间无明显差异,说明不同的麻醉方式并不会对高血压脑出血患者的意识、肢体、语言恢复情况产生较大影响,头皮神经阻滞麻醉及局部浸润麻醉的临床治疗效果均较好,安全性较高。另外头皮神经阻滞麻醉操作复杂,且麻醉中的多点阻滞操作可能在一定程度上加剧患者的应激反应,但本次研究中观察组血流动力学稳定,应激反应程度更轻,分析原因可能与头皮神经阻滞麻醉所发挥的更好镇痛作用有关。
综上所述,高血压脑出血患者立体定向颅内血肿清除术中采用头皮神经阻滞麻醉能更好的保持术中血流动力学的稳定,降低术中应激反应程度,减轻术后疼痛感,临床治疗效果好,安全性高。
-
表 1 2组一般资料比较[n(%)/
$\bar x \pm s$ ]Table 1. Comparison of general data between the two groups [n(%)/
$\bar x \pm s$ ]项目 观察组(n = 40) 对照组(n = 40) χ2/t P 性别(n) 男 23(57.50) 25(62.50) 0.208 0.648 女 17(42.50) 15(37.50) 年龄(岁) 56.49 ± 7.34 56.08 ± 7.60 0.245 0.807 发病至手术时间(h) 55.57 ± 6.44 55.22 ± 6.19 0.248 0.805 血肿部位(n) 基底调节区 17(42.50) 19(47.50) 0.402 0.940 小脑 3(7.50) 2(5.00) 脑叶 6(15.00) 5(12.50) 丘脑 14(35.00) 14(35.00) 血肿量(mL) 40.16 ± 3.24 40.68 ± 3.07 0.737 0.463 意识状态(n) 意识清醒 6(15.00) 4(10.00) 0.688 0.876 昏迷 3(7.50) 4(10.00) 昏睡 18(45.00) 20(50.00) 嗜睡 13(32.50) 12(30.00) GCS评分(分) 8.87 ± 1.38 8.99 ± 1.74 0.342 0.734 ASA分级(n) Ⅱ级 36(90.00) 35(87.50) 0.125 0.723 Ⅲ级 4(10.00) 5(12.50) 表 2 2组不同时点血流动力学比较(
$\bar x \pm s $ )Table 2. Comparison of hemodynamics between the two groups at different time points (
$\bar x \pm s $ )指标 时点 观察组(n = 40) 对照组(n = 40) t P MAP(kPa) T0 13.89 ± 2.17 13.79 ± 2.33 0.198 0.843 T1 14.71 ± 2.28 17.56 ± 3.13# 4.660 < 0.001 T2 14.92 ± 2.62 19.42 ± 3.62# 6.364 < 0.001 T3 14.68 ± 2.55 18.31 ± 3.14# 5.683 < 0.001 F 1.409 24.996 P 0.242 < 0.001 HR(次/min) T0 69.18 ± 8.47 69.60 ± 8.44 0.225 0.823 T1 71.05 ± 8.32 87.25 ± 9.20# 8.259 < 0.001 T2 72.15 ± 8.63 90.35 ± 9.87# 8.780 < 0.001 T3 71.05 ± 8.05 89.43 ± 9.11# 9.558 < 0.001 F 0.868 45.617 P 0.459 < 0.001 与本组T0比较,#P < 0.05。 表 3 2组不同时点应激指标比较(
$\bar x \pm s $ )Table 3. Comparison of stress indicators between the two groups at different time points (
$\bar x \pm s $ )指标 时点 观察组(n = 40) 对照组(n = 40) t P Cor(mmol/L) T0 361.08 ± 42.52 360.44 ± 39.87 0.069 0.945 T1 372.28 ± 43.16 461.34 ± 56.56# 7.917 < 0.001 T2 380.57 ± 47.61 475.15 ± 57.84# 7.985 < 0.001 T3 374.83 ± 44.29 467.69 ± 56.91# 8.144 < 0.001 F 1.355 41.184 P 0.259 < 0.001 NE(mmoL/L) T0 2.03 ± 0.31 1.95 ± 0.29 1.192 0.237 T1 2.06 ± 0.22 2.77 ± 0.34# 11.088 < 0.001 T2 2.17 ± 0.33 3.06 ± 0.40# 10.855 < 0.001 T3 2.08 ± 0.23 2.60 ± 0.38# 7.404 < 0.001 F 1.898 70.134 P 0.132 < 0.001 E(ng/mL) T0 0.85 ± 0.18 0.82 ± 0.16 0.788 0.433 T1 0.88 ± 0.15 1.20 ± 0.14# 9.864 < 0.001 T2 0.90 ± 0.19 1.25 ± 0.24# 7.231 < 0.001 T3 0.87 ± 0.13 1.23 ± 0.13# 12.384 < 0.001 F 0.643 55.828 P 0.589 < 0.001 与本组T0比较,#P < 0.05。 表 4 2组术后疼痛程度比较[(
$\bar x \pm s $ ),分]Table 4. Comparison of postoperative pain degree between two groups [(
$\bar x \pm s $ ),Points]时点 观察组(n = 40) 对照组(n = 40) t P n 40 40 术后1 h 4.30 ± 1.79 5.75 ± 2.26 3.182 0.002 术后6 h 2.98 ± 1.33# 4.63 ± 1.61# 4.993 < 0.001 术后12 h 2.03 ± 0.95#△ 3.18 ± 1.13#△ 4.934 < 0.001 F 25.543 22.195 P < 0.001 < 0.001 与本组术后1 h比较,#P < 0.05;与本组术后6 h比较,△P < 0.05。 表 5 2组手术前后GCS评分、CCS评分比较[(
$\bar x \pm s $ ),分]Table 5. Comparison of GCS score and CCS score before and after surgery between the two groups [(
$\bar x \pm s $ ),Points]指标 时点 观察组(n = 40) 对照组(n = 40) t P GCS评分 术前 7.68 ± 1.12 7.33 ± 1.07 1.429 0.157 术后3 d 12.30 ± 1.42 11.78 ± 1.35 1.697 0.094 t 16.156 16.338 P < 0.001 < 0.001 CCS评分 术前 18.53 ± 3.29 19.03 ± 3.51 0.657 0.513 术后3 d 9.18 ± 2.27 10.05 ± 2.48 1.644 0.104 t 14.794 13.215 P < 0.001 < 0.001 -
[1] Mao J N,Jiang W P,Liu G D,et al. Serum calcium levels at admission is associated with the outcomes in patients with hypertensive intracerebral hemorrhage.[J]. British Journal of Neurosurgery,2019,33(2):145-148. doi: 10.1080/02688697.2019.1571162 [2] Wang X J,Chen Y,Wang Z F,et al. Clinical research of early hyperbaric oxygen therapy on patients with hypertensive cerebral hemorrhage after craniotomy[J]. Turkish Neurosurgery,2020,30(3):361-365. [3] Son W,Park J,Kang D H,et al. In-vitro study of urokinase thrombolysis following stereotactic aspiration of intracerebral hematoma[J]. Journal of Korean Neurosurgical Society,2020,63(3):380-385. doi: 10.3340/jkns.2018.0224 [4] 黄建跃,丁胜鸿. 微创血肿清除术对高血压脑出血患者氧化应激指标及神经功能的影响[J]. 中国老年学杂志,2019,39(15):3628-3630. doi: 10.3969/j.issn.1005-9202.2019.15.010 [5] Gao H Y. Effects of adjuvant ginkgolide injection therapy in perioperative period of hypertensive cerebral hemorrhage on neural functional recovery[J]. Journal of Hainan Medical University:English Edition,2018,24(12):67-70. [6] 贾建平, 陈生弟. 神经病学[M]. 7版. 北京: 人民卫生出版社, 2013: 188-192. [7] Wang L,Zhang L,Mao Y,et al. Regular-shaped hematomas predict a favorable outcome in patients with hypertensive intracerebral hemorrhage following stereotactic minimally invasive surgery[J]. Neurocritical Care,2020,34(7):259-270. [8] 刘鹏程,罗有才,纪文军,等. 立体定向-改良软通道微创介入颅内血肿清除术对高血压脑出血患者血清NSE,S100B,炎症因子水平及预后的影响[J]. 陕西医学杂志,2020,49(3):321-324,328. doi: 10.3969/j.issn.1000-7377.2020.03.015 [9] 成之奇,邓朋,刘华. 微创颅内血肿清除术对神经细胞损伤因子及血清炎症因子的影响[J]. 基因组学与应用生物学,2019,38(2):871-875. [10] Rao S,Avitsian R. Anesthesia for neurosurgical emergencies[J]. Anesthesiology Clinics,2020,38(1):67-83. doi: 10.1016/j.anclin.2019.10.004 [11] 史静,蒋柯,钟毅,等. 2种不同麻醉方法在立体定向颅内血肿清除术中的麻醉效果比较[J]. 保健医学研究与实践,2018,15(3):45-49. doi: 10.11986/j.issn.1673-873X.2018.03.010 [12] Wardhana A,Sudadi S. Scalp block for analgesia after craniotomy:A meta-analysis[J]. Indian Journal of Anaesthesia,2019,63(11):886-894. doi: 10.4103/ija.IJA_315_19 [13] 杨茜,周莹,李可,等. 头皮神经阻滞与切口浸润麻醉用于全麻颅内动脉瘤夹闭术患者效果的比较[J]. 中华麻醉学杂志,2019,39(3):335-339. doi: 10.3760/cma.j.issn.0254-1416.2019.03.021 [14] 肖伟仁,戴学军. 头皮神经阻滞麻醉对自发性脑出血患者术中血压、心率及应激反应的影响[J]. 心血管病防治知识,2020,10(19):14-16. doi: 10.3969/j.issn.1672-3015(x).2020.19.005 [15] 赵广平,史炯,程晶晶,等. 头皮神经阻滞在立体定向颅内血肿清除术中对高血压脑出血患者应激状态及脑血流的影响[J]. 医学临床研究,2020,37(1):83-85. doi: 10.3969/j.issn.1671-7171.2020.01.026 [16] 杜健华,许宜珍,卡依沙尔·托乎提,等. 地佐辛联合头皮神经阻滞超前镇痛对开颅患者术后疼痛及应激影响[J]. 中国医院药学杂志,2018,38(19):2051-2053. [17] 吕晶,吴茜,吴志林,等. 右美托咪定作为罗哌卡因佐剂用于头皮神经阻滞对开颅术后镇痛的影响[J]. 国际麻醉学与复苏杂志,2019,40(11):1025-1029. doi: 10.3760/cma.j.issn.1673-4378.2019.11.006 [18] 邹巧群,舒慧刚,吴彤,等. 罗哌卡因头皮神经阻滞对脑膜瘤切除术患者术后康复质量的影响[J]. 临床麻醉学杂志,2020,36(9):866-870. doi: 10.12089/jca.2020.09.007 期刊类型引用(16)
1. 吕洪伟,褚晓楠,董传英. 甲苯磺酸瑞马唑仑在脑出血手术麻醉中的临床效果及对神经功能指标的影响. 中国老年学杂志. 2025(03): 597-600 .  百度学术
百度学术2. 张海龙,李浩,孙勇. 立体定向下颅内血肿清除术对老年急性脑出血患者的效果及其NSE、GFAP、S100B水平的影响. 辽宁医学杂志. 2025(01): 53-56 .  百度学术
百度学术3. 王宏涛,丁玲,孙青龙,梁绍栋. 组织扩张器辅助神经内镜微创手术治疗基底节区高血压脑出血对神经认知功能及预后的影响. 临床误诊误治. 2025(06): 68-72 .  百度学术
百度学术4. 罗刚,叶庆遥,彭景,刘涛,武孝刚. 丙泊酚靶控输注联合右美托咪定对颅脑外伤颅内血肿清除术患者血清炎症因子和脑损伤指标的影响. 现代生物医学进展. 2024(03): 507-511 .  百度学术
百度学术5. 钱静静,尹艳艳. 应激系统理论的教育干预对外伤性硬膜外血肿患者心理弹性和睡眠质量的影响. 中国健康心理学杂志. 2024(06): 877-882 .  百度学术
百度学术6. 杜战锋,王茂德,姜海涛,王拓,李琦. 内镜辅助鞘在高血压脑出血脑内血肿清除术中的应用. 哈尔滨医药. 2024(03): 32-35 .  百度学术
百度学术7. 陈栋君,厉航,胡尚统. 立体定向血肿穿刺抽吸术治疗基底节区高血压脑出血的临床效果研究. 浙江创伤外科. 2024(07): 1281-1283 .  百度学术
百度学术8. 刘艳萍,孙帅. 地佐辛超前镇痛联合头皮神经阻滞对血肿清除术治疗高血压脑出血患者的影响. 中国微侵袭神经外科杂志. 2024(09): 531-534 .  百度学术
百度学术9. 朱绪贤,杨秋莉,刘轩,史周鼐,姜建华. 瑞芬太尼与异丙酚、苯磺顺阿曲库铵联合应用对重症脑出血患者术后脑保护作用的影响. 中国药物应用与监测. 2024(05): 563-567 .  百度学术
百度学术10. 姚志浩. 早期微创颅内血肿清除术治疗高血压脑出血的临床应用效果研讨. 系统医学. 2024(19): 129-132 .  百度学术
百度学术11. 魏小兵,温一奇,李素美,胡永珍,刘洋,龙青山,黄楚涛,刘惜弟. 神经内镜下经外侧裂入路血肿清除术对高血压脑出血患者炎症因子、预后及血清MMP-9、GM-CSF的影响. 中国医学创新. 2023(08): 5-9 .  百度学术
百度学术12. 袁茂,张秦旺,魏钱碧,叶晓莉. 丙泊酚靶控输注联合右美托咪定对颅脑外伤患者脑状态指数、意识及预后影响. 创伤与急危重病医学. 2023(03): 177-180+185 .  百度学术
百度学术13. 武智荣. 微创联合开颅手术治疗创伤性颅内多发血肿的效果观察. 中国实用医刊. 2023(09): 24-26 .  百度学术
百度学术14. 陈朝华. 右美托咪定联合丙泊酚诱导麻醉用于高血压脑出血术中对患者血液流变学、HR、MAP的影响. 临床合理用药. 2023(23): 46-48 .  百度学术
百度学术15. 黄菲,陈婷婷,贺红侠,刘军武,胥磊. 右美托咪定、甲苯磺酸瑞马唑仑与丙泊酚对脑出血手术患者麻醉效果及血清神经损伤标志物和神经功能的影响. 川北医学院学报. 2023(10): 1342-1345+1374 .  百度学术
百度学术16. 陈农炎. 不同麻醉方式在老年人工股骨头置换术中的应用对比. 中外医疗. 2023(26): 34-37 .  百度学术
百度学术其他类型引用(2)
-







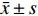
 下载:
下载:


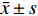
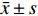
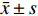

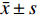

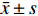
 下载:
下载: 
