Diagnostic Value of Combined Detection of Serum HBsAg,HBV RNA,GGT and GPR in the Natural History of Chronic HBV Infection
-
摘要:
目的 探讨慢性乙型肝炎病毒(HBV)感染自然史各期患者血清乙型肝炎病毒表面抗原(HBsAg)、乙型肝炎病毒核糖核酸(HBV RNA)、γ-谷氨酰转肽酶(GGT)、γ-谷氨酰转肽酶/血小板比值(GPR)水平变化及联合检测对慢性HBV感染自然史分期的诊断价值。 方法 选取2020年11月至2023年12月在昆明市第三人民医院就诊的未经抗病毒治疗的172例慢性HBV感染患者为研究对象,根据HBV感染进程分为HBeAg阳性慢性HBV感染(EPI)组(n = 77)、HBeAg阳性CHB(EPH)组(n = 42)、HBeAg阴性慢性HBV感染(ENI)组(n = 26)、HBeAg阴性CHB(ENH)组(n = 27)。比较各组患者血清HBsAg、HBV RNA、GGT、GPR水平差异,绘制受试者工作特征(ROC)曲线探究血清HBsAg、HBV RNA、GGT、GPR联合检测对慢性HBV感染自然史中EPH期和ENH期的诊断价值。 结果 4组患者血清HBsAg、HBV RNA、GGT、GPR水平比较,差异均有统计学意义(P < 0.05)。血清HBsAg、HBV RNA、GGT、GPR联合检测诊断EPH期和ENH期的ROC曲线下面积(AUC)分别为0.869和0.836,敏感度和特异度分别为76.19%、59.26%和84.42%、96.15%。 结论 血清HBsAg、HBV RNA、GGT、GPR联合检测对慢性HBV感染自然史诊断有较高的准确性和低误诊率,有望取代传统的有创检查,对于慢性HBV感染自然史各期患者的精准诊断及个体化治疗策略的制订发挥着重要的临床意义。 -
关键词:
- 慢性乙型肝炎病毒感染自然史 /
- 联合诊断 /
- 乙型肝炎病毒表面抗原 /
- 乙型肝炎病毒核糖核酸 /
- γ-谷氨酰转肽酶
Abstract:Objective To investigate the changes of serum hepatitis B virus surface antigen (HBsAg), hepatitis B virus ribonucleic acid (HBV RNA), γ-glutamyl transpeptidase (GGT), γ-glutamyl transpeptidase to platelet ratio (GPR) levels in patients with different stages of natural history of chronic hepatitis B virus (HBV) infection and the diagnostic value of combined detection in the staging of natural history of chronic HBV infection. Methods A total of 172 patients with chronic HBV infection who were not treated with antiviral therapy in the Third People’ s Hospital of Kunming from November 2020 to December 2023 were selected as the research objects. According to the process of HBV infection, they were divided into HBeAg-positive chronic HBV infection (EPI) group (n = 77), HBeAg-positive CHB (EPH) group (n = 42), HBeAg-negative chronic HBV infection (ENI) group (n = 26), HBeAg-negative CHB (ENH) group (n = 27). The differences of serum HBsAg, HBV RNA, GGT and GPR levels in each group were compared, and the receiver operating characteristic (ROC) curve was drawn to explore the diagnostic value of combined detection of serum HBsAg, HBV RNA, GGT and GPR in EPH and ENH stages in the natural history of chronic HBV infection. Results There were significant differences in serum HBsAg, HBV RNA, GGT and GPR levels among the four groups (P < 0.05). The area under the ROC curve (AUC) of combined detection of serum HBsAg, HBV RNA, GGT and GPR in the diagnosis of EPH and ENH was 0.869 and 0.836, respectively, and the sensitivity and specificity were 76.19%, 59.26% and 84.42%, 96.15%, respectively. Conclusion The combined detection of serum HBsAg, HBV RNA, GGT and GPR has high accuracy and low misdiagnosis rate in the diagnosis of natural history of chronic HBV infection, which is expected to replace the traditional invasive examination. It plays an important clinical significance in the accurate diagnosis and individualized treatment strategy of patients with a natural history of chronic HBV infection. -
表 1 慢性HBV感染自然史各期患者各项检测指标比较[M(P25,P75)]
Table 1. Comparison of various detection indexes in patients with natural history of chronic HBV infection [M(P25,P75)]
组别 HBsAg
(lg IU/mL)HBV RNA
(lg copies/mL)GGT(U/L) GPR EPI组 4.65(4.39,4.72)bcd 7.66(6.99,8.02)cd 14.00(12.00,19.00)bcd 0.12(0.10,0.17)bcd EPH组 4.28(3.81,4.72)acd 7.58(6.13,8.00)cd 30.50(21.83,45.00)a 0.29(0.19,0.47)a ENI组 2.63(1.48,3.31)ab 2.00(0.00,3.03)ab 20.00(15.00,29.50)a 0.19(0.14,0.31)a ENH组 2.97(2.47,3.42)ab 3.20(2.00,4.92)ab 33.00(21.00,51.00)a 0.34(0.19,0.46)a H 92.623 94.882 64.691 62.818 P <0.001* <0.001* <0.001* <0.001* *P < 0.05;与EPI组比较,aP < 0.0083;与EPH组比较,bP < 0.0083;与ENI组比较,cP < 0.0083;与ENH组比较,dP < 0.0083。 表 2 4项指标单独及联合检测对EPH期的诊断效能分析
Table 2. The diagnostic efficacy of single and combined detection of four indicators in EPH stage
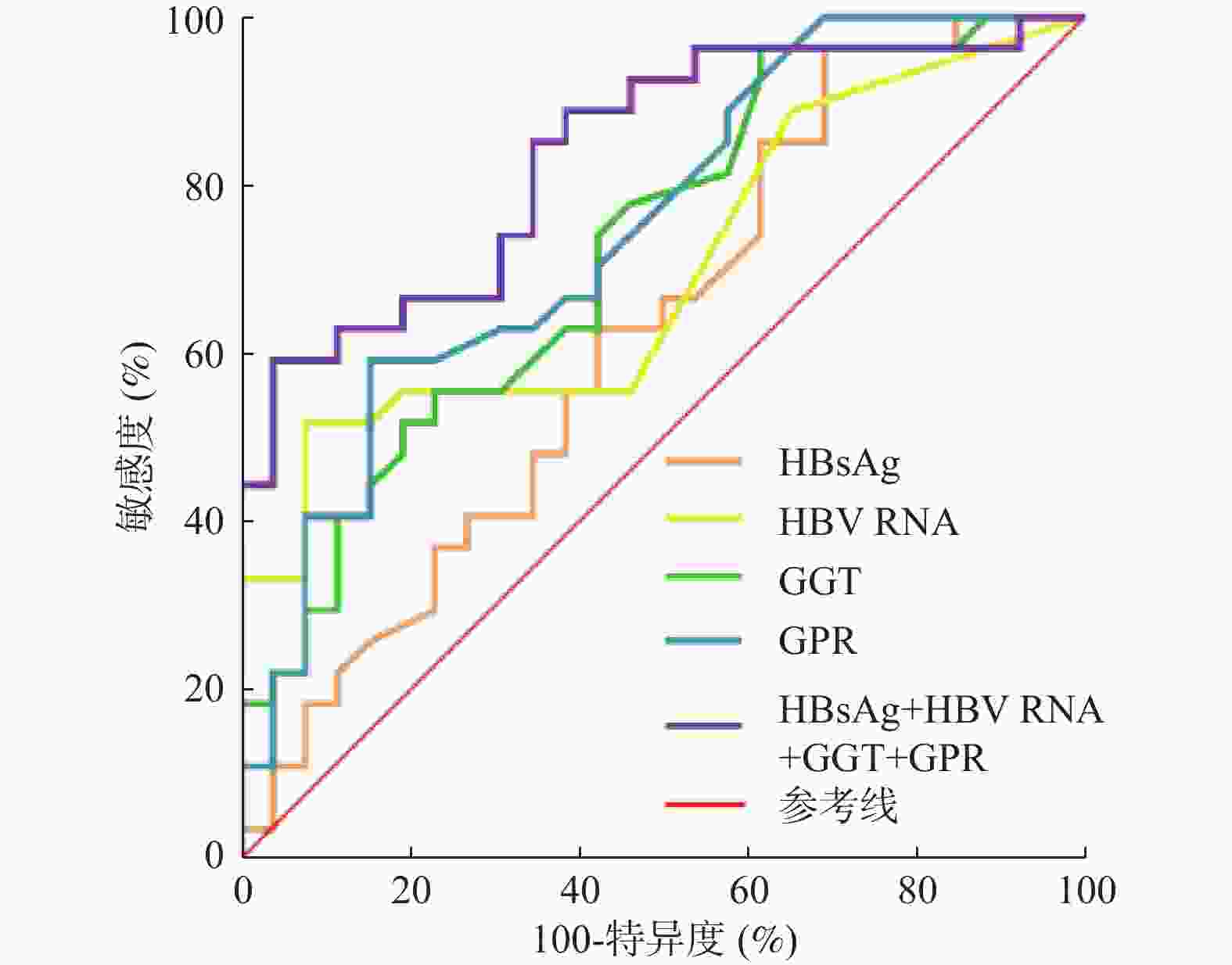
指标 AUC(95%CI) 敏感度(%) 特异度(%) 临界值 P HBsAg(lg IU/mL) 0.677(0.567~0.787)# 61.90 79.20 4.354 0.001* HBV RNA(lg copies/mL) 0.549(0.434~0.666)# 23.81 93.51 5.940 0.374 GGT(U/L) 0.859(0.790~0.928) 76.20 84.40 21.550 <0.001* GPR 0.835(0.759~0.910) 78.60 79.20 0.184 <0.001* HBsAg+HBV RNA+GGT+GPR 0.869(0.804~0.934) 76.19 84.42 <0.001* *P < 0.05;与HBsAg+HBV RNA+GGT+GPR比较,#P < 0.05。 表 3 4项指标单独及联合检测对ENH期的诊断效能分析
Table 3. The diagnostic efficacy of single and combined detection of four indicators in ENH stage
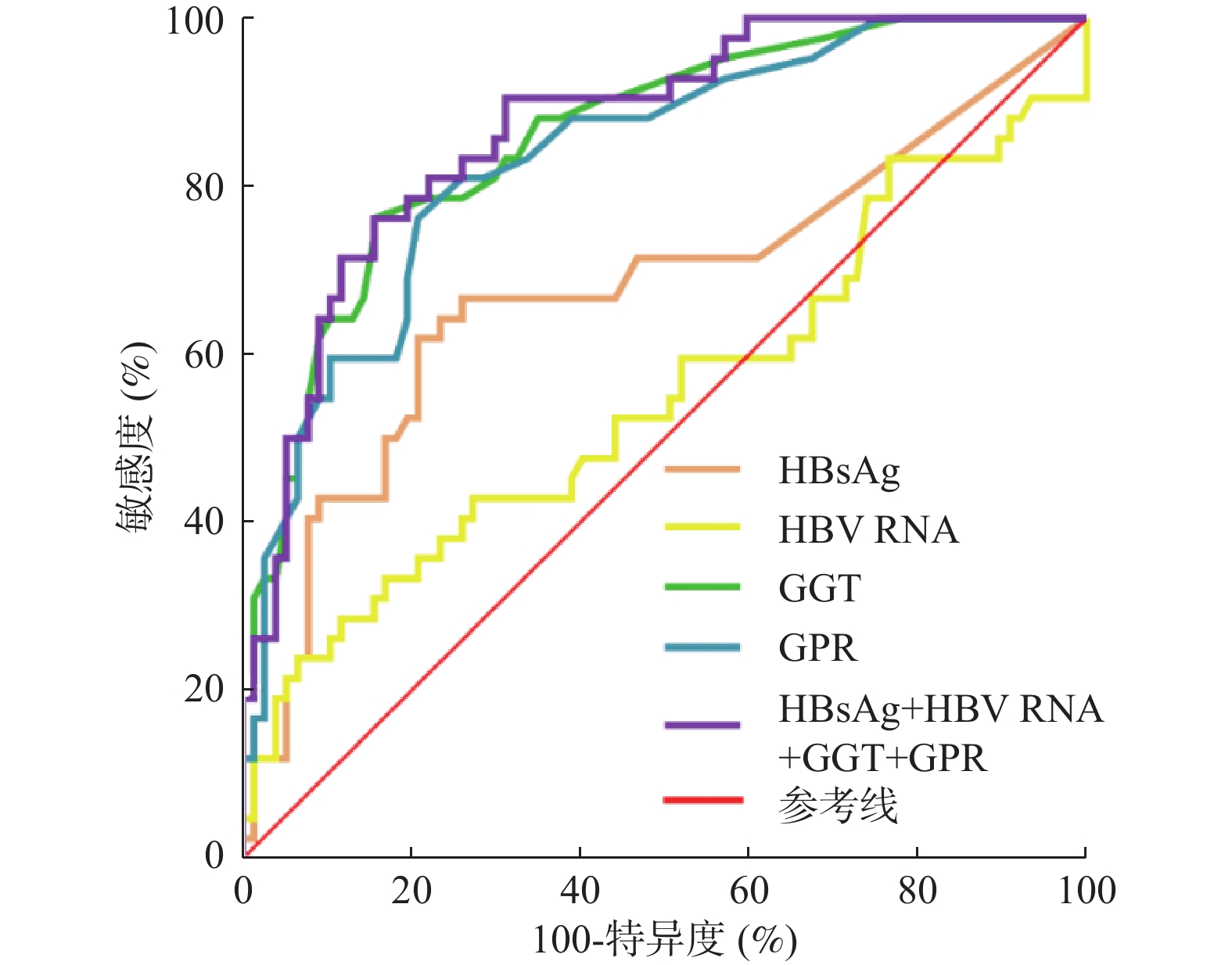
指标 AUC(95%CI) 敏感度(%) 特异度(%) 临界值 P HBsAg(lg IU/mL) 0.624(0.472~0.776)# 96.30 30.77 2.043 0.122 HBV RNA(lg copies/mL) 0.702(0.560~0.844)# 51.90 92.30 3.195 0.012* GGT(U/L) 0.723(0.587~0.859) 96.30 38.50 17.000 0.005* GPR 0.744(0.612~0.876) 59.30 84.60 0.332 0.002* HBsAg+HBV RNA+GGT+GPR 0.836(0.729~0.944) 59.26 96.15 <0.001* *P < 0.05;与HBsAg+HBV RNA+GGT+GPR比较,#P < 0.05。 -
[1] 中华医学会肝病学分会,中华医学会感染病学分会. 慢性乙型肝炎防治指南(2022年版)[J]. 实用肝脏病杂志,2023,26(3):457-478. [2] Zoulim F,Lebossé F,Levrero M. Current treatments for chronic hepatitis B virus infections[J]. Curr Opin Virol,2016,18:109-116. [3] Wong D K,Seto W K,Fung J,et al. Reduction of hepatitis B surface antigen and covalently closed circular DNA by nucleos(t)ide analogues of different potency [J]. Clin Gastroenterol Hepatol,2013,11(8): 1004-1010. e1001. [4] 付宝云,熊渝婷,王文畅,等. 丙氨酸转氨酶正常的慢性乙型肝炎患者肝组织学改变的关联因素分析[J]. 解放军医学院学报,2023,44(11):1218-1223. doi: 10.12435/j.issn.2095-5227.2023.103 [5] 朱霞,唐红. HBsAg定量与HBV DNA载量在HBV感染自然史不同阶段的临床意义[J]. 四川大学学报(医学版),2019,50(5):771-774. [6] Wang J,Shen T,Huang X,et al. Serum hepatitis B virus RNA is encapsidated pregenome RNA that may be associated with persistence of viral infection and rebound[J]. J Hepatol,2016,65(4):700-710. doi: 10.1016/j.jhep.2016.05.029 [7] Jiang B,Dai Q,Liu Y,et al. Levels of HBV RNA in chronic HBV infected patients during first-line nucleos(t)ide analogues therapy[J]. Infect Agent Cancer,2022,17(1):61. doi: 10.1186/s13027-022-00473-9 [8] 李强,黄玉仙,陈良. ALT小于2倍正常值上限的慢性乙型肝炎患者显著肝脏炎症的简易血清标志物探索[J]. 临床肝胆病杂志,2016,32(6):1125-1129. doi: 10.3969/j.issn.1001-5256.2016.06.021 [9] Cheng J L,Wang X L,Yang S G,et al. Non-ALT biomarkers for markedly abnormal liver histology among Chinese persistently normal alanine aminotransferase-chronic hepatitis B patients[J]. World J Gastroenterol,2017,23(15):2802-2810. doi: 10.3748/wjg.v23.i15.2802 [10] Zhao X A,Wang J,Wei J,et al. Gamma-glutamyl transpeptidase to platelet ratio predicts liver injury in hepatitis B e antigen-negative chronic hepatitis B patients with normal alanine aminotransferase[J]. J Clin Transl Hepatol,2022,10(2):247-253. doi: 10.14218/JCTH.2021.00151 [11] Purkayastha S,Jha A K,Kumar R,et al. Serum gamma-glutamyl transpeptidase-to-platelet ratio as a noninvasive marker of liver fibrosis in chronic hepatitis B[J]. Cureus,2023,15(1):e33744. [12] Wang J,Xia J,Yan X,et al. The gamma-glutamyl transpeptidase to platelet ratio predicts liver inflammation in chronic hepatitis B with normal or mildly elevated alanine transaminase[J]. Clin Res Hepatol Gastroenterol,2020,44(6):913-922. doi: 10.1016/j.clinre.2020.01.011 [13] Lemoine M,Shimakawa Y,Nayagam S,et al. The gamma-glutamyl transpeptidase to platelet ratio (GPR) predicts significant liver fibrosis and cirrhosis in patients with chronic HBV infection in West Africa[J]. Gut,2016,65(8):1369-1376. doi: 10.1136/gutjnl-2015-309260 [14] Martin P,Lau D T,Nguyen M H,et al. A treatment algorithm for the management of chronic hepatitis B virus infection in the United States: 2015 update [J]. Clin Gastroenterol Hepatol,2015,13(12): 2071-2087. e2016. [15] 陈武镇. 超声引导下肝脏穿刺活检并发症分析与研究[J]. 现代医用影像学,2017,26(6):1774-1775,1787. doi: 10.3969/j.issn.1006-7035.2017.06.109 [16] Gou Y,Zhao Y,Rao C,et al. Predictive value of hepatitis B core-related antigen (HBcrAg) during the natural history of hepatitis B virus infection[J]. Clin Lab,2017,63(7):1063-1070. [17] Meier M A,Calabrese D,Suslov A,et al. Ubiquitous expression of HBsAg from integrated HBV DNA in patients with low viral load[J]. J Hepatol,2021,75(4):840-847. doi: 10.1016/j.jhep.2021.04.051 [18] Wooddell C I,Yuen M F,Chan H L,et al. RNAi-based treatment of chronically infected patients and chimpanzees reveals that integrated hepatitis B virus DNA is a source of HBsAg[J]. Sci Transl Med,2017,9(409):eaan0241. doi: 10.1126/scitranslmed.aan0241 [19] 中华医学会肝病学分会基础医学与实验诊断协作组. 慢性HBV感染者血清HBV RNA检测及临床应用的专家共识[J]. 中华肝脏病杂志,2022,30(5):505-512. doi: 10.3760/cma.j.cn501113-20220420-00214 [20] 范雪莉,詹爱琴,安轶,等. 慢性乙型肝炎患者血清HBV RNA水平与核苷(酸)类似物治疗时间的关系[J]. 临床肝胆病杂志,2024,40(1):58-63. doi: 10.12449/JCH240111 [21] Liu Y,Jiang M,Xue J,et al. Serum HBV RNA quantification: useful for monitoring natural history of chronic hepatitis B infection[J]. BMC Gastroenterol,2019,19(1):53. doi: 10.1186/s12876-019-0966-4 [22] 武抗抗,杨晨辰,黄睿,等. 慢性乙型肝炎患者不同免疫状态下血清γ谷氨酰转肽酶水平变化及其临床意义[J]. 实用医学杂志,2014,30(13):2068-2071. doi: 10.3969/j.issn.1006-5725.2014.13.016 [23] 严美红. APRI、FIB-4、RPR和GPR在慢性HBV感染病程诊断中的意义 [D]. 青岛: 青岛大学,2021. -





 下载:
下载: