Influencing Factors and Correlation between Death Anxiety and Death Attitudes in Patients with Advanced Lung Cancer
-
摘要:
目的 了解晚期肺癌患者死亡焦虑与死亡态度的现状、影响因素及二者的相关性。 方法 采用横断面调查设计,于2025年3月至2025年7月便利抽取云南省昆明市某三级甲等医院164例晚期肺癌患者作为研究对象。采用一般资料调查表、中文版死亡焦虑量表(chinese version of templer-death anxiety scale,CT-DAS)和中文版死亡态度描绘量表(death attitude profile-revised scale,DAP-R)进行调查。 结果 晚期肺癌患者死亡焦虑得分(36.41±17.86)分,处于较高水平;正向死亡态度条目均分(2.83±0.64)分,负向死亡态度条目均分(2.75±1.12)分,死亡态度相对积极,主导倾向为自然接受(4.27±0.96)分,占67.1%;多元线性回归分析结果表明,是否与家人朋友谈论过死亡是死亡焦虑、死亡恐惧、死亡逃避、负向死亡态度的正向影响因素(P < 0.05),是自然接受、正向死亡态度的负向影响因素(P < 0.05);抗肿瘤治疗次数是自然接受的正向影响因素(P < 0.05);癌症分期是趋近接受的负向影响因素(P < 0.05);确诊时长是逃离接受的正向影响因素(P < 0.05),死亡焦虑与负向死亡态度、死亡恐惧和死亡逃避维度呈正相关(P < 0.05),与正向死亡态度、自然接受和趋近接受维度呈负相关(P < 0.05)。 结论 应关注晚期肺癌患者死亡焦虑的教育引导,特别重点关注病情重、抗肿瘤治疗次数多、确诊时间长、死亡心理应对能力弱等特殊群体,帮助其建立正向积极的心理支持系统,从而建设良好的死亡态度,安静从容的面对死亡。 Abstract:Objective To understand the current status of death anxiety and death attitudes among patients with advanced lung cancer, explore their influencing factors, and examine the correlation between these two variables. Methods A cross-sectional survey design was employed. From March 2025 to July 2025, 164 patients with advanced lung cancer were conveniently sampled from a tertiary Grade-A hospital in Kunming, Yunnan Province. Data were collected using a general information questionnaire, the Chinese version of the Death Anxiety Scale (CT-DAS), and the Chinese version of the Death Attitude Profile-Revised (DAP-R). Results The death anxiety score among patients with advanced lung cancer was 36.41±17.86, indicating a relatively high level. The mean score for positive death attitude items was 2.83±0.64, and for negative death attitude items was 2.75±1.12, suggesting a relatively positive death attitude overall. The predominant tendency was natural acceptance with a score of 4.27±0.96, accounting for 67.1%. Multiple linear regression analysis revealed that discussing death with family and friends was a positive influencing factor for death anxiety, death fear, death avoidance, and negative death attitudes (P < 0.05), and a negative influencing factor for natural acceptance and positive death attitudes (P < 0.05). The frequency of cancer treatment was a positive influencing factor for natural acceptance (P < 0.05). Cancer stage was a negative influencing factor for approach acceptance (P < 0.05). Duration since diagnosis was a positive influencing factor for escape acceptance (P < 0.05). Death anxiety was positively correlated with negative death attitudes, death fear, and death avoidance (P < 0.05), and negatively correlated with positive death attitudes, natural acceptance, and approach acceptance (P < 0.05). Conclusion Educational guidance should focus on addressing death anxiety among patients with advanced lung cancer, with particular emphasis on vulnerable groups such as those with severe disease, multiple courses of anticancer treatment, prolonged diagnosis duration, and weak psychological coping abilities. This support aims to help them establish a positive psychological support system, thereby fostering a constructive attitude toward death and enabling them to face mortality with calmness and composure. -
Key words:
- Death anxiety /
- Death attitudes /
- Influencing factors /
- Correlation /
- Palliative care
-
表 1 晚期肺癌患者一般资料(n = 164)(1)
Table 1. General information of advanced lung cancer patients (n = 164)(1)
项目(分类) 频数 构成比(%) 性别 男 110 67.1 女 54 32.9 年龄(岁) 18~39 4 2.4 40~64 92 56.1 ≥65 68 41.5 民族 汉族 148 90.2 其他民族 16 9.8 宗教信仰 有 4 2.4 无 160 97.6 最高学历 初中及以下 56 34.1 高中及大专 82 50.0 本科及以上 26 15.9 职业 工人、农民等 58 35.4 教师、医生、公务员等 23 14.0 自由职业 24 14.6 退休或失业 59 36.0 婚姻状况 单身 1 0.6 在婚 147 89.6 丧偶 15 9.1 离婚 1 0.6 1 晚期肺癌患者一般资料(n = 164)(2)
1. General information of advanced lung cancer patients (n = 164)(2)
项目(分类) 频数 构成比(%) 生活居住状态 与家人同住 156 95.1 独居 8 4.9 主要日常照顾者 配偶 94 57.3 子女 49 29.9 其他亲属 7 4.3 无人照顾 14 8.5 家庭月收入(元) < 3000 10 6.1 3000 ~7999 119 72.6 8000 ~14999 32 19.5 ≥ 15000 3 1.8 医疗付费方式 城镇职工医保 57 34.8 城乡居民医保 95 57.9 完全自费 12 7.3 确诊时长 ≤6个月 55 33.5 >6个月且<2年 58 35.4 ≥2年 51 31.1 抗肿瘤治疗次数(次) 1~3 81 49.4 4~6 42 25.6 ≥7 41 25.0 是否经历过亲朋好友离世 是 130 79.3 否 34 20.7 是否与家人朋友谈论过死亡 是 59 36.0 否 105 64.0 是否参与过临终讨论 是 3 1.8 否 161 98.2 癌症分期 Ⅲ期 70 42.7 Ⅳ期 94 57.3 病理分型 腺癌 94 57.3 鳞癌 54 32.9 大细胞癌 14 8.5 小细胞癌 2 1.2 转移部位数量 无转移 95 57.9 1~2处 54 32.9 ≥3处 15 9.1 表 2 晚期肺癌患者死亡焦虑量表得分情况($ \bar x \pm s $,n = 164)
Table 2. Death anxiety scale scores of advanced lung cancer patients ($ \bar x \pm s $,n = 164)
条目 得分(分) 排序 9.我害怕痛苦地死去 2.77 ± 1.56 1 12.我经常会想生命如此短暂 2.61 ± 1.35 2 14.我看到遗体会毛骨悚然 2.57 ± 1.05 3 5.我一点也不害怕死亡 2.52 ± 1.38 4 7.我从来不会因想到死而烦恼 2.51 ± 1.43 5 4.我想到自己要接受手术治疗会害怕 2.48 ± 1.48 6 11.我很害怕心脏病发作 2.41 ± 1.11 7 6.我不是很害怕患癌症 2.41 ± 1.39 8 2.我很少想到死亡 2.40 ± 1.30 9 1.我非常害怕死亡 2.40 ± 1.46 10 15.我对于未来没有什么可恐惧的 2.39 ± 1.45 11 3.人们谈论死时我不会紧张 2.36 ± 1.44 12 8.我常常为时间过得飞快而痛苦 2.30 ± 1.18 13 10.关于死后的话题令我非常困扰 2.22 ± 1.28 14 13.当听到人们谈论世界末日时,我会吓得发抖 2.07 ± 0.85 15 总分 36.41 ± 17.86 表 3 晚期肺癌患者死亡焦虑水平($ \bar x \pm s $,n = 164)
Table 3. Death anxiety levels in advanced lung cancer patients ($ \bar x \pm s $,n = 164)
程度 频数(n) 百分比(%) 得分(分) 高水平 62 37.8 57.29 ± 8.88 低水平 102 62.2 23.73 ± 6.09 总计 164 100.0 36.41 ± 17.86 表 4 晚期肺癌患者死亡焦虑量表和死亡态度描绘量表得分情况($ \bar x \pm s $,n = 164)
Table 4. Scores of the death anxiety scale and the death attitude profile in advanced lung cancer patients ($ \bar x \pm s $,n = 164)
项目 条目数 得分(分) 条目均分(分) 负向态度 12 33.05 ± 13.45 2.75 ± 1.12 死亡恐惧 7 15.87 ± 8.92 2.26 ± 1.27 死亡逃避 5 17.18 ± 5.30 3.43 ± 1.06 正向态度 20 56.63 ± 12.75 2.83 ± 0.64 自然接受 5 21.38 ± 4.77 4.27 ± 0.96 趋近接受 10 23.09 ± 7.04 2.31 ± 0.70 逃离接受 5 12.17 ± 4.83 2.43 ± 0.97 表 5 晚期肺癌患者死亡态度主导倾向分布(n = 164)
Table 5. Distribution of dominant death attitude tendencies in advanced lung cancer patients (n = 164)
主导维度 频数(n) 百分比(%) 累计百分比(%) 死亡恐惧 1 0.6 0.6 死亡逃避 48 29.3 29.9 自然接受 110 67.1 97.0 趋近接受 1 0.6 97.6 逃离接受 0 0.0 97.6 混合型 4 2.4 100.0 总计 164 100.0 100.0 表 6 晚期肺癌患者死亡焦虑和死亡态度单因素分析($ \bar x \pm s $,n = 164)
Table 6. Univariate analysis of death anxiety and death attitude in advanced lung cancer patients ($\bar x \pm s $,n = 164)
项目 n 死亡焦虑 死亡恐惧 死亡逃避 负向态度 自然接受 趋近接受 逃离接受 正向态度 民族 汉族 148 36.54 ± 18.03 2.28 ± 1.28 3.45 ± 1.05 2.78 ± 1.12 4.25 ± 0.97 2.27 ± 0.67 2.38 ± 0.95 2.79 ± 0.62 其他民族 16 35.25 ± 16.66 2.11 ± 1.25 3.31 ± 1.18 2.61 ± 1.12 4.51 ± 0.77 2.63 ± 0.91 2.91 ± 1.05 3.17 ± 0.74 t/F 0.274 0.525 0.491 0.542 −1.045 −1.528 −2.103 −2.276 P 0.785 0.600 0.624 0.588 0.298 0.145 0.037* 0.024* 生活居住状态 与家人同住 156 36.13 ± 17.81 2.25 ± 1.28 3.42 ± 1.07 2.74 ± 1.13 4.30 ± 0.95 2.31 ± 0.72 2.46 ± 0.98 2.84 ± 0.65 独居 8 42.00 ± 19.01 2.59 ± 1.23 3.62 ± 0.84 3.02 ± 0.96 3.83 ± 1.07 2.35 ± 0.34 2.00 ± 0.49 2.63 ± 0.35 t/F −0.906 −.0.733 −0.514 −0.689 1.372 −0.170 2.400 0.912 P 0.366 0.465 0.608 0.492 0.172 0.865 0.037* 0.363 确诊时长 ≤6个月 55 39.38 ± 18.69 2.49 ± 1.32 3.69 ± 0.91 2.99 ± 1.09 3.98 ± 1.10 2.21 ± 0.63 2.17 ± 0.74 2.64 ± 0.61 >6个月且<2年 58 34.19 ± 17.33 2.08 ± 1.24 3.28 ± 1.14 2.58 ± 1.13 4.44 ± 0.83 2.44 ± 0.77 2.52 ± 1.05 2.96 ± 0.68 ≥2年 51 35.75 ± 17.45 2.23 ± 1.24 3.34 ± 1.09 2.69 ± 1.12 4.41 ± 0.85 2.26 ± 0.69 2.63 ± 1.04 2.89 ± 0.57 t/F 1.249 1.512 2.849 2.057 3.504 1.747 4.177 3.953 P 0.290 0.224 0.062 0.131 0.034* 0.178 0.018* 0.021* 抗肿瘤治疗次数(次) 1~3 81 39.33 ± 18.78 2.47 ± 1.34 3.60 ± 0.95 2.94 ± 1.12 4.03 ± 1.07 2.27 ± 0.69 2.32 ± 0.87 2.72 ± 0.67 4~6 42 34.60 ± 16.70 2.17 ± 1.16 3.38 ± 1.08 2.67 ± 1.05 4.45 ± 0.82 2.51 ± 0.76 2.57 ± 1.02 3.01 ± 0.64 ≥7 41 32.51 ± 16.51 1.97 ± 1.22 3.16 ± 1.20 2.46 ± 1.15 4.59 ± 0.70 2.17 ± 0.64 2.53 ± 1.09 2.86 ± 0.54 t/F 2.321 2.286 2.503 2.680 6.288 2.715 1.171 2.940 P 0.104 0.107 0.085 0.072 0.003* 0.069 0.315 0.056 是否与家人朋友谈论过死亡 是 59 22.80 ± 7.79 1.30 ± 0.49 2.59 ± 0.87 1.84 ± 0.52 4.86 ± 0.29 2.43 ± 0.62 2.46 ± 0.96 3.04 ± 0.49 否 105 44.07 ± 17.37 2.81 ± 1.26 3.91 ± 0.84 3.27 ± 1.03 3.94 ± 1.04 2.24 ± 0.74 2.42 ± 0.98 2.71 ± 0.68 t/F −8.906 −10.948 −9.539 −11.769 8.446 1.600 0.266 3.595 P < 0.001* < 0.001* < 0.001* < 0.001* < 0.001* 0.111 0.791 < 0.001* 癌症分期 Ⅲ期 70 37.09 ± 17.80 2.29 ± 1.26 3.33 ± 1.08 2.72 ± 1.12 4.27 ± 0.90 2.46 ± 0.75 2.43 ± 0.97 2.91 ± 0.67 Ⅳ期 94 35.91 ± 17.98 2.25 ± 1.29 3.51 ± 1.05 2.78 ± 1.13 4.28 ± 1.00 2.19 ± 0.65 2.43 ± 0.97 2.78 ± 0.61 t/F 0.414 0.183 −1.095 −0.309 −0.015 2.434 0.002 1.323 P 0.679 0.855 0.275 0.758 0.988 0.016* 0.999 0.188 *P < 0.05。 表 7 晚期肺癌患者死亡焦虑与死亡态度多元回归分析(n = 164)
Table 7. Multiple regression analysis of death attitude on death anxiety in advanced lung cancer patients (n = 164)
变量 B SE β t P R2 校正R2 死亡焦虑 0.336 0.323 常量 −26.003 22.718 −1.145 0.254 是否与家人朋友谈论过死亡 20.853 2.434 0.562 8.566 < 0.001* 死亡恐惧 0.334 0.317 常量 −1.978 1.635 −1.210 0.228 是否与家人朋友谈论过死亡 1.491 0.175 0.563 8.542 < 0.001* 死亡逃避 0.367 0.359 常量 −0.046 0.985 −0.046 0.963 是否与家人朋友谈论过死亡 1.287 0.141 0.584 9.155 < 0.001* 负向态度 0.384 0.372 常量 −0.567 1.045 −0.540 0.590 是否与家人朋友谈论过死亡 1.411 0.147 0.606 9.601 < 0.001* 自然接受 0.255 0.236 常量 5.834 0.971 6.009 < 0.001* 抗肿瘤治疗次数 0.286 0.113 0.248 2.533 0.012* 是否与家人朋友谈论过死亡 −0.862 0.141 −0.435 −6.109 < 0.001* 趋近接受 0.065 0.054 常量 4.283 0.705 6.080 < 0.001* 癌症分期 −0.261 0.108 −0.184 −2.412 0.017* 逃离接受 0.069 0.051 常量 1.913 0.499 3.830 < 0.001* 确诊时长 0.222 0.092 0.185 2.417 0.017* 正向态度 0.114 0.092 常量 3.675 0.839 4.381 < 0.001* 是否与家人朋友谈论过死亡 −0.306 0.101 −0.231 −3.041 0.003* *P < 0.05。 表 8 晚期肺癌患者死亡焦虑与死亡态度的相关性
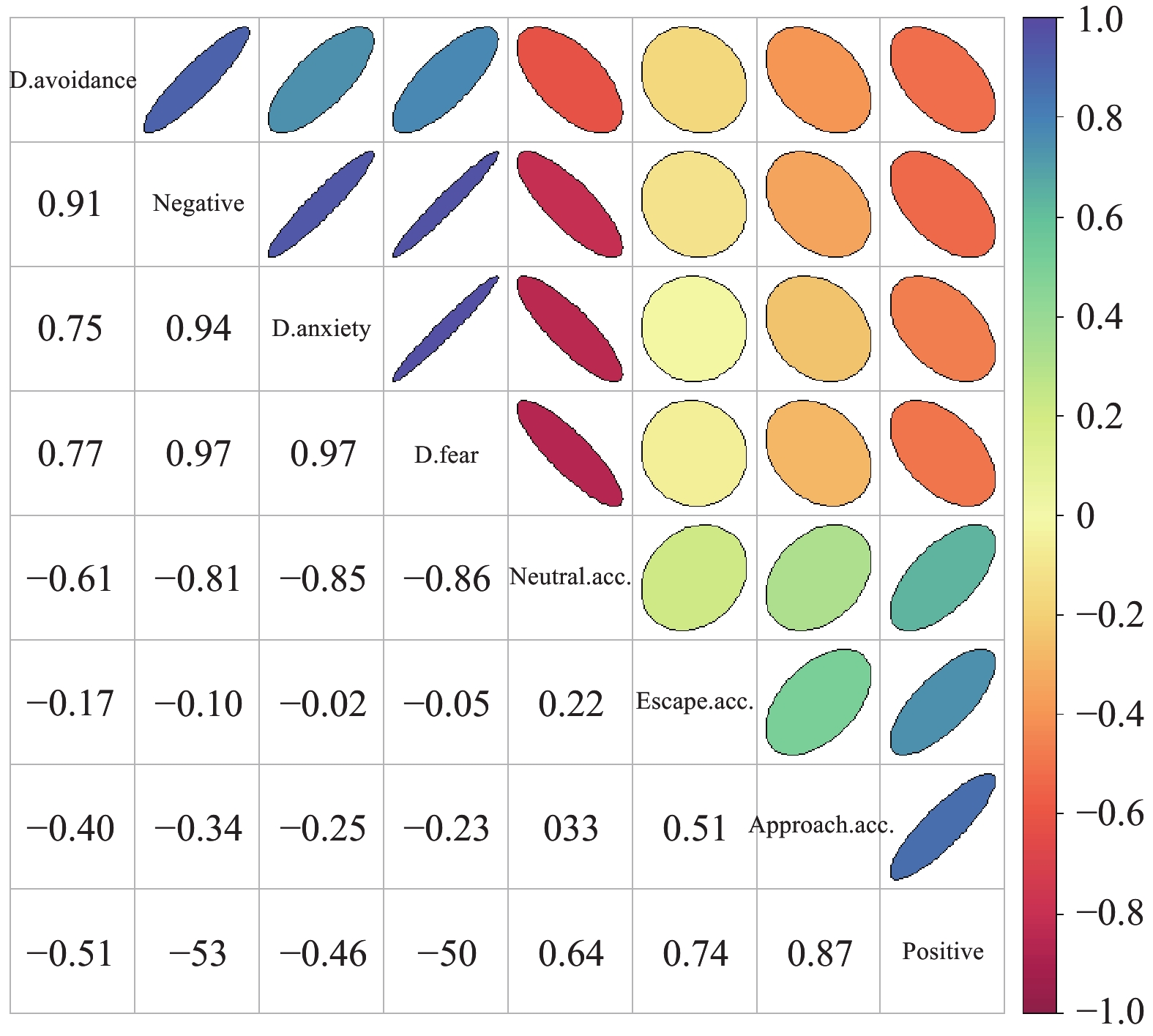
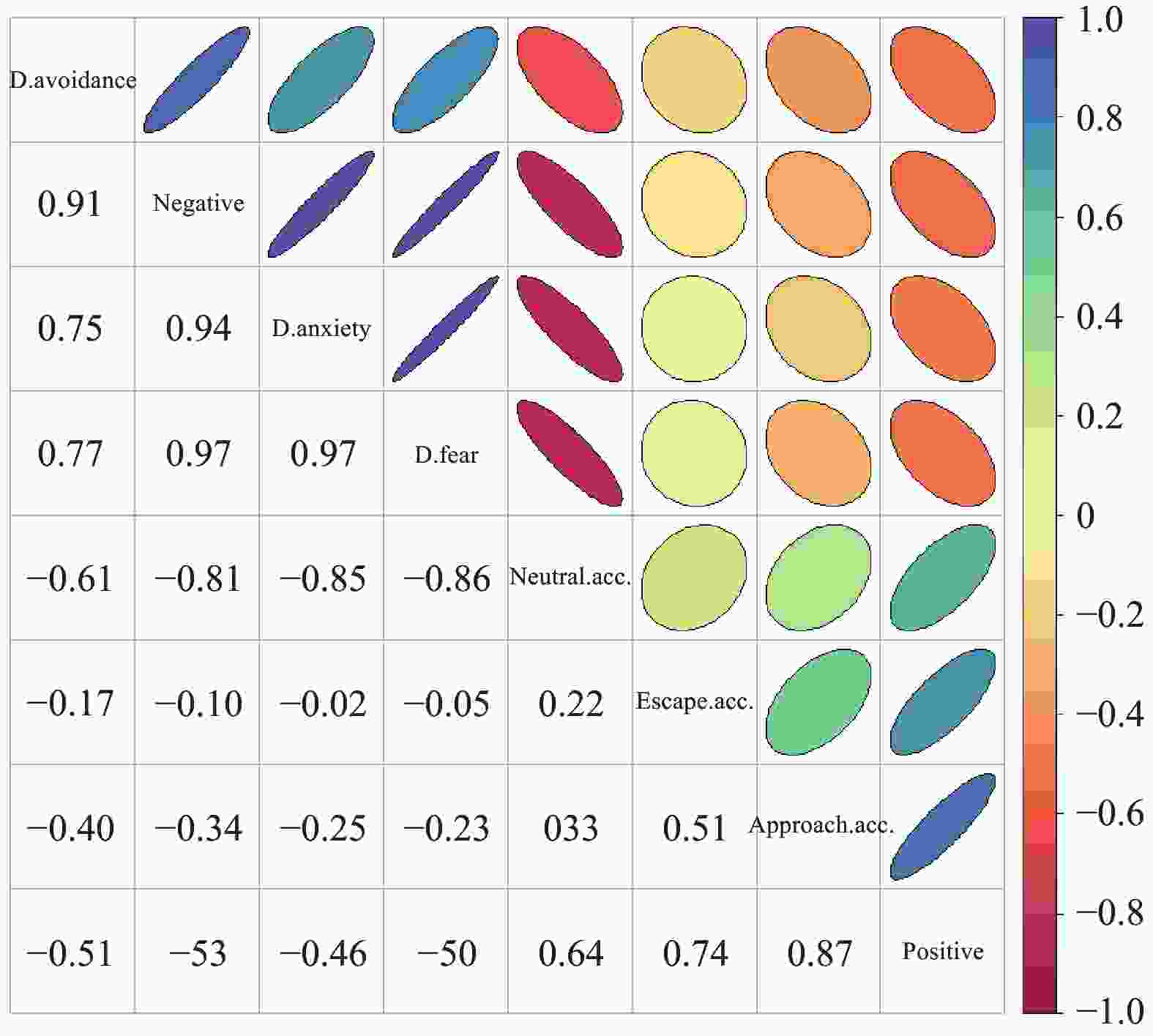
Table 8. Correlation between death anxiety and death attitude in advanced lung cancer patients
死亡态度 r P 负向态度 0.942 < 0.001* 死亡恐惧 0.975 < 0.001* 死亡逃避 0.748 < 0.001* 正向态度 −0.465 < 0.001* 自然接受 −0.850 < 0.001* 趋近接受 −0.248 0.001* 逃离接受 −0.024 0.757 *P < 0.05。 -
[1] Bray F, Laversanne M, Sung H, et al. Global cancer statistics 2022: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries[J]. CA A Cancer J Clin, 2024, 74(3): 229-263. [2] 姚一菲, 孙可欣, 郑荣寿. 《2022全球癌症统计报告》解读: 中国与全球对比[J]. 中国普外基础与临床杂志, 2024, 31(7): 769-780. [3] 国家卫生健康委办公厅. 原发性肺癌诊疗指南(2022年版)[J]. 协和医学杂志, 2022, 13(4): 549-570. [4] 倪思遥, 刘兆苹, 姚敏, 等. 晚期肺癌患者生存痛苦现状及其影响因素的研究[J]. 军事护理, 2025, 42(9): 28-31. [5] 杨倩蓉, 曹雪, 杨娇, 等. 肺癌患者病耻感现状及影响因素[J]. 昆明医科大学学报, 2025, 46(1): 60-67. [6] Sokol L L, Lum H D, Creutzfeldt C J, et al. Meaning and dignity therapies for psychoneurology in neuropalliative care: A vision for the future[J]. J Palliat Med, 2020, 23(9): 1155-1156. doi: 10.1089/jpm.2020.0129 [7] Yang H, Lu Y, Gu Y, et al. Death anxiety among advanced cancer patients: A cross-sectional survey[J]. Support Care Cancer, 2022, 30(4): 3531-3539. doi: 10.1007/s00520-022-06795-z [8] 王业青, 王艳艳, 宋洁, 等. 养老机构老年人死亡态度及其影响因素研究[J]. 护理学杂志, 2020, 35(13): 79-81. [9] Soleimani M A, Lehto R H, Negarandeh R, et al. Relationships between death anxiety and quality of life in Iranian patients with cancer[J]. Asia Pac J Oncol Nurs, 2016, 3(2): 183-191. doi: 10.4103/2347-5625.182935 [10] Mohammadpour A, Sadeghmoghadam L, Shareinia H, et al. Investigating the role of perception of aging and associated factors in death anxiety among the elderly[J]. Clin Interv Aging, 2018, 13: 405-410. [11] 计燕, 覃迪, 王萌, 等. 实习护生死亡态度与死亡教育需求的相关性[J]. 护理研究, 2024, 38(23): 4166-4173. [12] 胡少芬, 杨士来. 泉州市基层医院护士死亡态度现状及影响因素分析[J]. 职业与健康, 2021, 37(5): 653-656. doi: 10.13329/j.cnki.zyyjk.2021.0164 [13] Bakitas M A, Tosteson T D, Li Z, et al. Early versus delayed initiation of concurrent palliative oncology care: Patient outcomes in the ENABLE III randomized controlled trial[J]. J Clin Oncol, 2015, 33(13): 1438-1445. doi: 10.1200/JCO.2014.58.6362 [14] 田丽, 李梦媛, 肖抒情, 等. 晚期癌症患者预期性悲伤的现状及影响因素分析[J]. 护理学报, 2021, 28(7): 11-14. [15] Templer D I. The construction and validation of a death anxiety scale[J]. J Gen Psychol, 1970, 82(2d Half): 165-177. [16] 杨红. 死亡焦虑量表的跨文化调适宜及其应用的研究[D]. 北京: 北京中医药大学, 2011. [17] 杨红, 韩丽沙, 郭浩明. 死亡焦虑量表的跨文化调适[J]. 中国实用护理杂志, 2012, 28(31): 53-57. [18] 宋莉娟. 医学院校本科生死亡教育及其课程设置研究[D]. 上海: 中国人民解放军海军军医大学, 2021. [19] 倪平, 陈京立, 刘娜. 护理研究中量性研究的样本量估计[J]. 中华护理杂志, 2010, 45(4): 378-380. [20] 陈付蓉, 欧美军, 肖芷蕊, 等. 初诊癌症患者死亡焦虑的剖面分析[J]. 护理学杂志, 2023, 38(22): 1-5. [21] 洪贝尔, 毛江华, 廖建桥. 基于情绪社会信息和不确定性管理理论的领导复杂情绪表达下行效应研究[J]. 管理学报, 2024, 21(7): 992-1001. [22] Copenhaver D J, Huang M, Singh J, et al. History and epidemiology of cancer pain[M]//Fundamentals of Cancer Pain Management. Cham: Springer International Publishing, 2021: 3-15. [23] 杨艳妮, 王立妍. 癌症终末期病人尊严研究现状[J]. 护理研究, 2024, 38(20): 3686-3689. [24] 李敬仪, 杨方英, 周琴飞, 等. 癌痛病人居家护理研究进展[J]. 护理研究, 2022, 36(11): 1945-1950. [25] 沈志莹, 石双姣, 阮春红, 等. 不同心理干预对癌症复发恐惧影响的网状meta分析[J]. 中国心理卫生杂志, 2025, 39(9): 765-772. [26] 李静. 肺癌患者的死亡态度现状及影响因素研究[D]. 成都: 成都中医药大学, 2024. [27] 卢爽, 马明, 陈雄. 原发性肝癌术后患者生命意义感、死亡态度与生活质量的相关性研究[J]. 新疆医科大学学报, 2021, 44(8): 975-980. [28] Tedeschi R G, Calhoun L G. The Posttraumatic Growth Inventory: Measuring the positive legacy of trauma[J]. J Trauma Stress, 1996, 9(3): 455-471. doi: 10.1002/jts.2490090305 [29] 戴礼慧, 高倩秋, 蒋才媛, 等. 基于认知适应理论的护理干预对晚期肺癌病人灵性健康、情绪及死亡态度的影响[J]. 全科护理, 2023, 21(25): 3545-3548. [30] Greenberg J, Pyszczynski T, Solomon S, et al. Role of consciousness and accessibility of death-related thoughts in mortality salience effects[J]. J Pers Soc Psychol, 1994, 67(4): 627-637. -





 下载:
下载: