Expression of TPM4 in Thyroid Cancer and Effects on Cell Invasion and Migration
-
摘要:
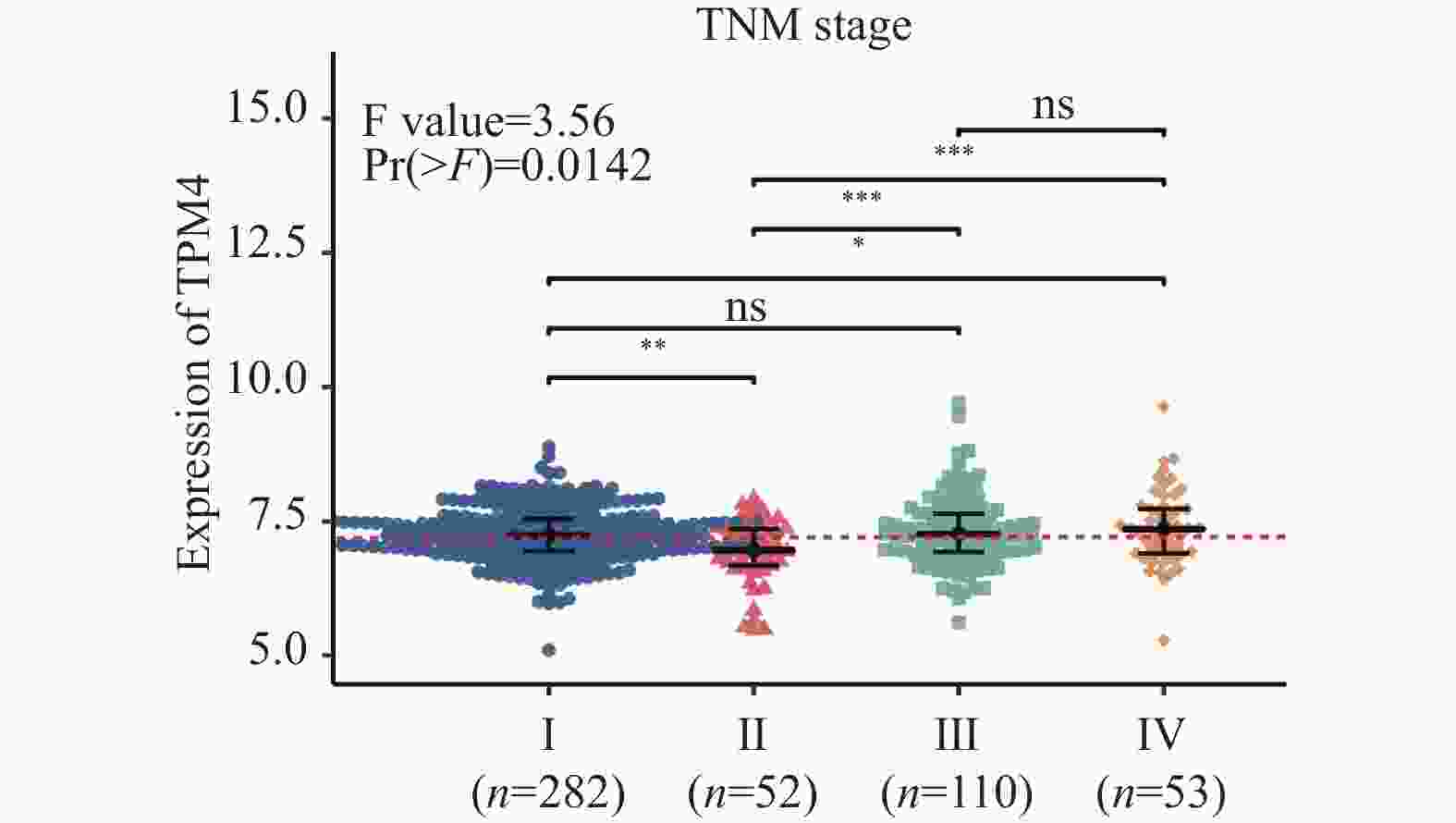
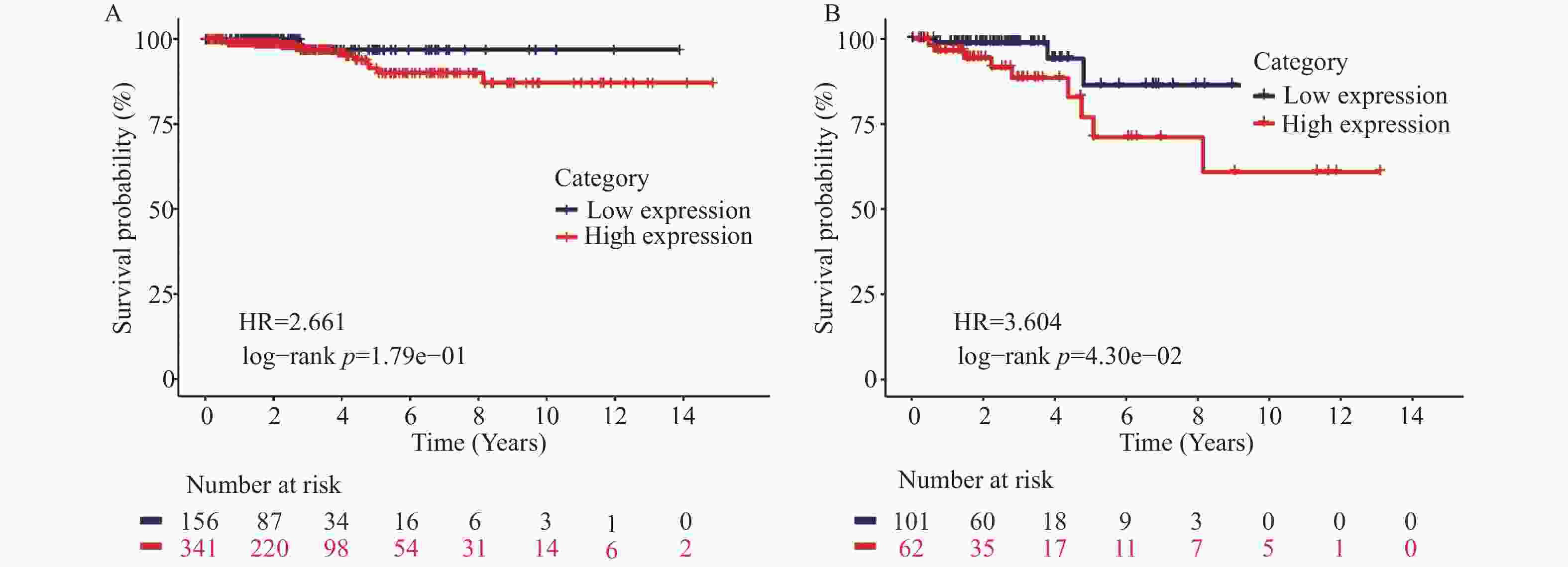
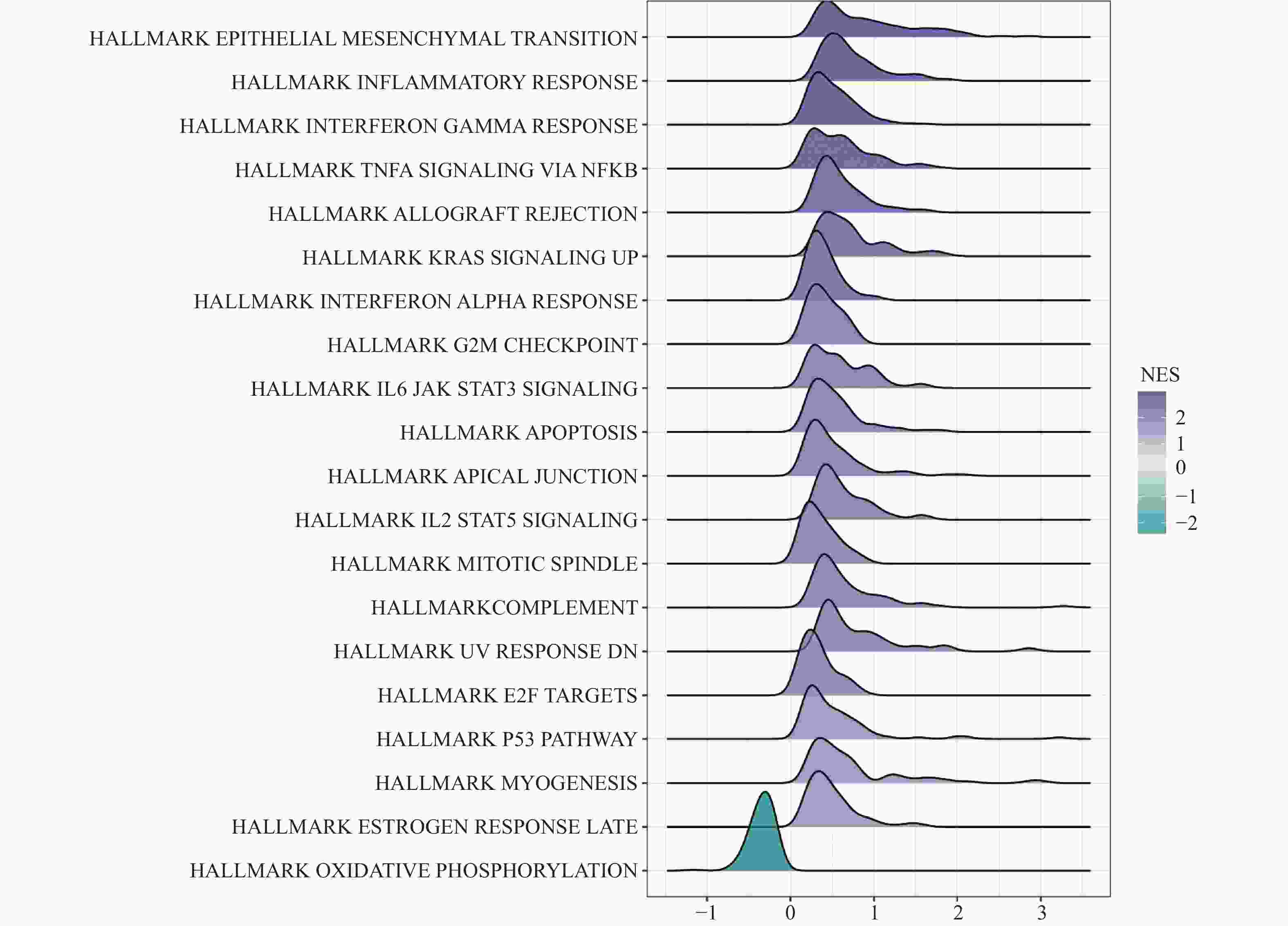
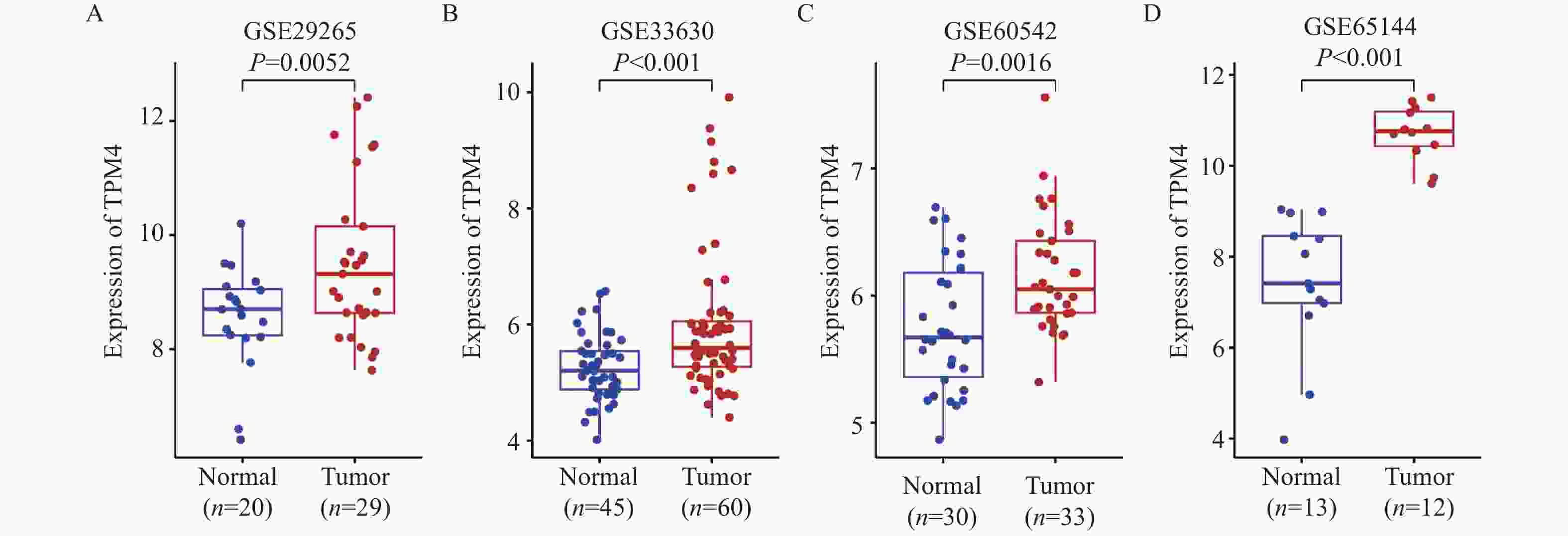
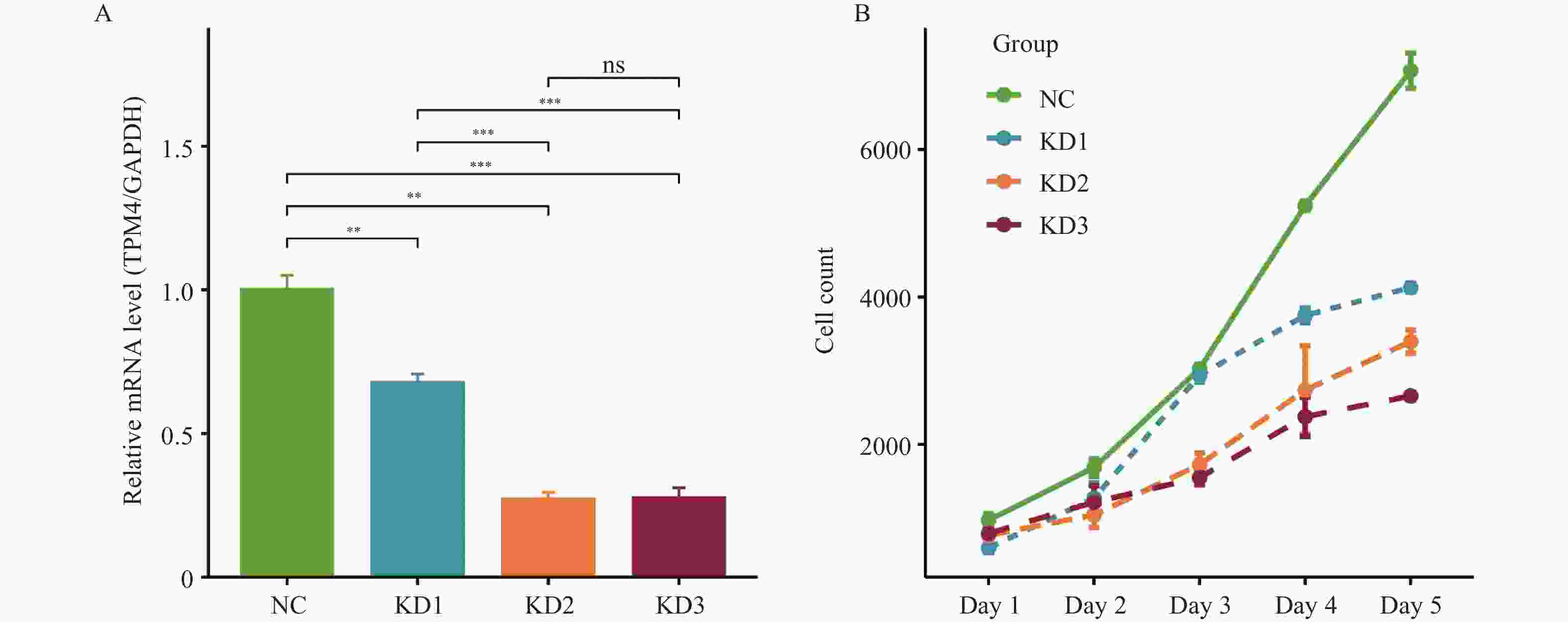
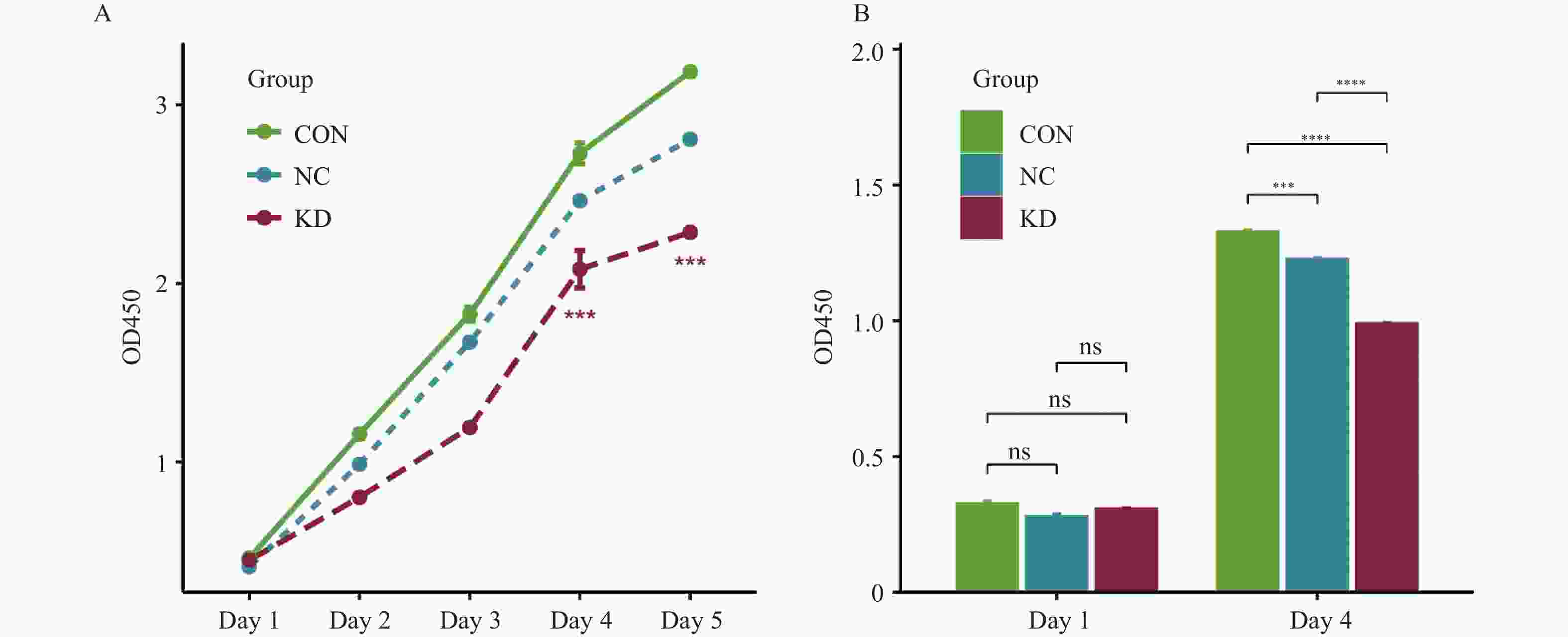
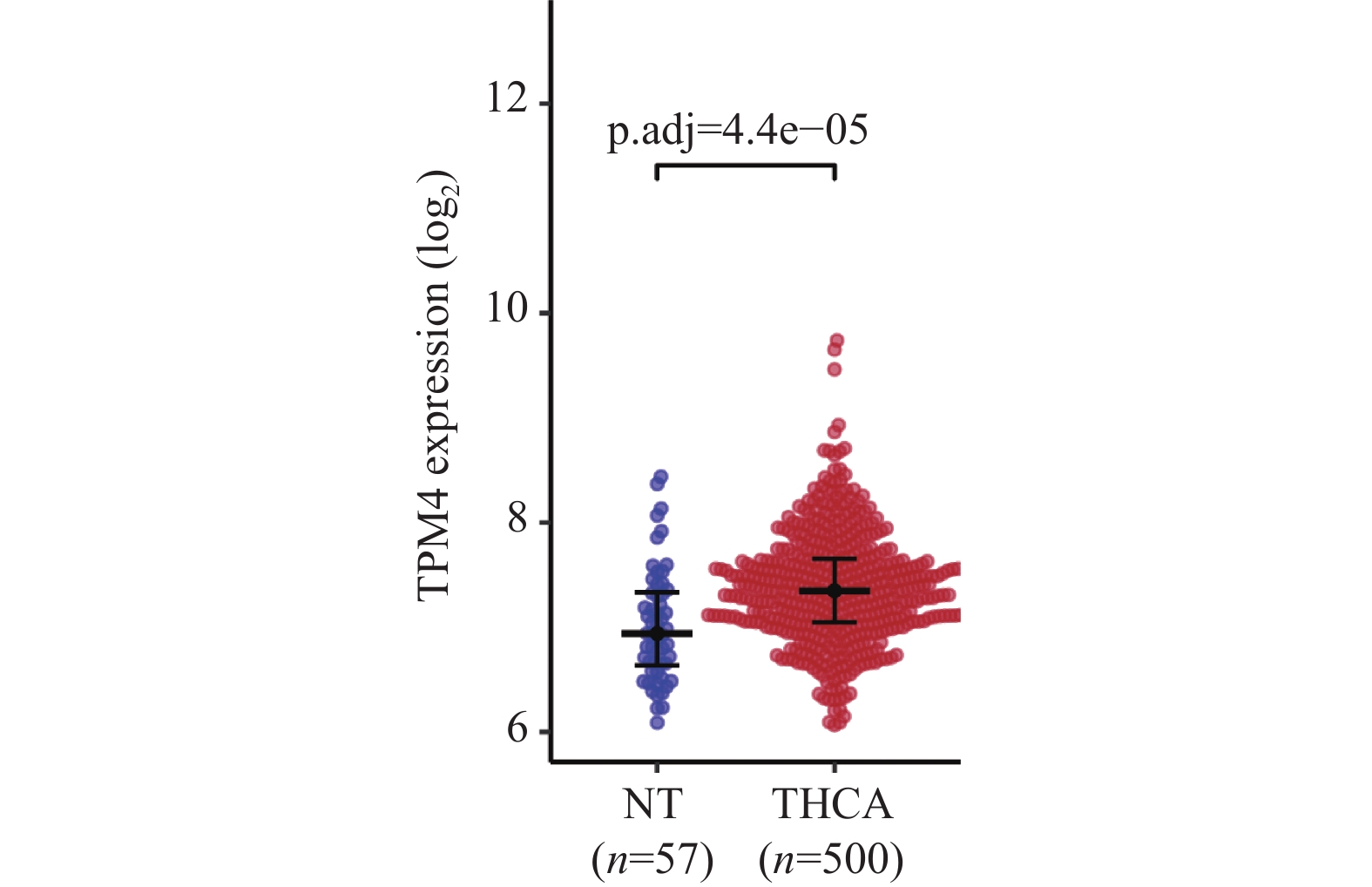
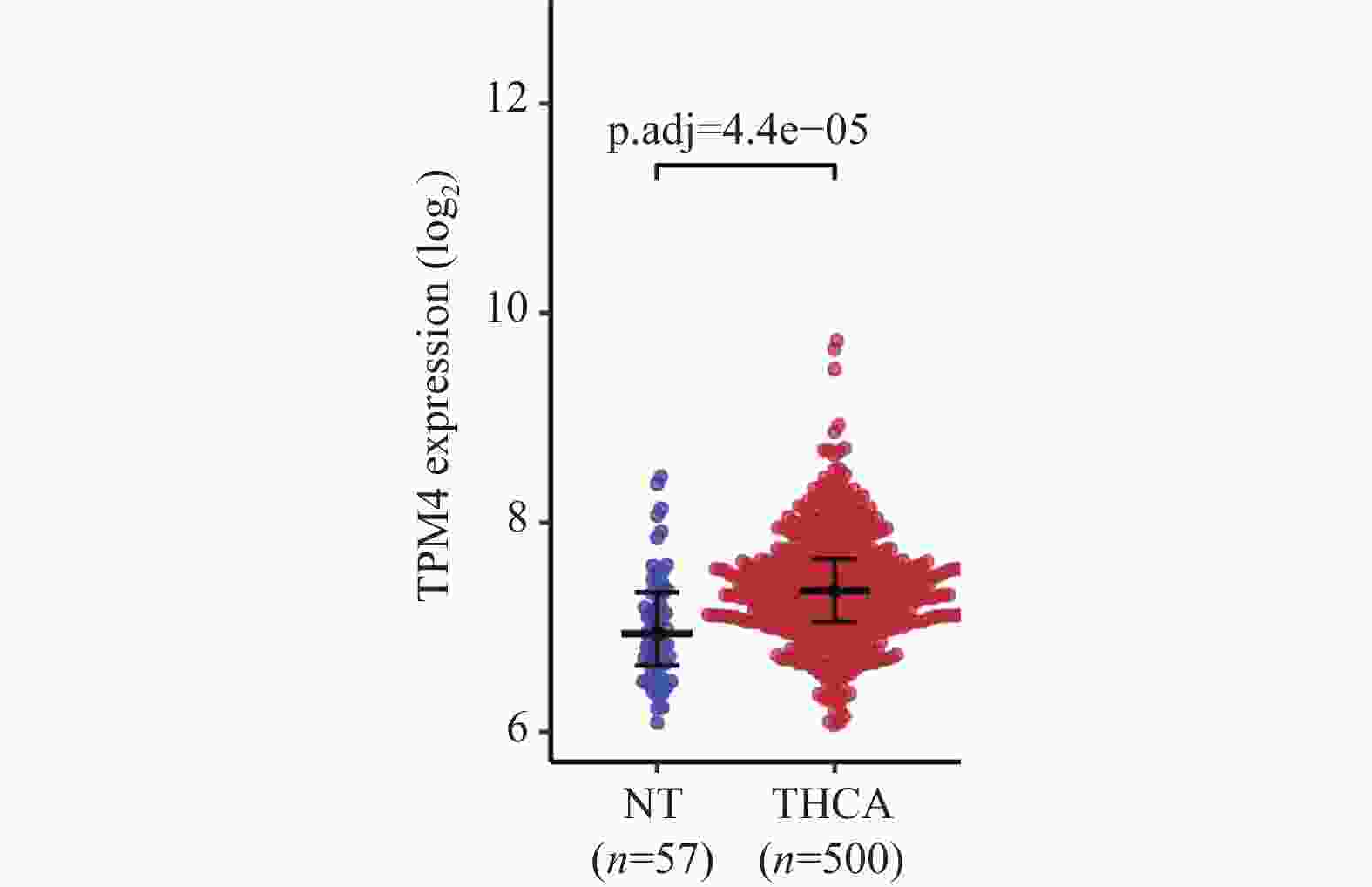
目的 探讨原肌球蛋白4(tropomyosin,TPM4)在甲状腺癌中的表达及其对甲状腺癌细胞侵袭和迁移的影响。 方法 本研究基于生物信息学分析TPM4在甲状腺癌中的表达水平及预后价值,通过GSEA探讨TPM4在甲状腺癌中参与的功能。在甲状腺癌细胞K1中,使用慢病毒转染,分别得到实验组(TPM4 shRNA)、阴性对照组(空载慢病毒转染)和空白对照组(未处理)。通过CCK-8和BrdU实验检测甲状腺癌细胞活力和细胞增殖情况,采用Transwell迁移和侵袭实验,评估TPM4对甲状腺癌细胞迁移和侵袭能力的影响。 结果 TPM4在甲状腺癌中表达水平升高(P < 0.05),其表达水平与TNM分级有关(P < 0.05),且在TNM后期,高表达TPM4的甲状腺癌患者总生存期较差(P < 0.05)。GSEA结果表明高表达TPM4与上皮间质转化,炎症反应,P53信号通路和细胞周期等基因集富集。在甲状腺癌细胞K1中敲低TPM4后,甲状腺癌细胞生长减慢(P < 0.01),增殖活性减弱(P < 0.001),侵袭和迁移能力减弱(P < 0.001)。 结论 TPM4在甲状腺癌中呈现高水平表达,促进甲状腺癌细胞的侵袭及迁移能力。 Abstract:Objective To investigate the expression of Tropomyosin 4(TPM4)in thyroid cancer and its effects on the invasion and migration of thyroid cancer cells. Methods The expression level and prognostic value of TPM4 in thyroid cancer were analyzed based on bioinformatics, and its functional involvement was explored through Gene Set Enrichment Analysis (GSEA). In thyroid cancer K1 cells, lentiviral transfection was performed to establish the experimental group (TPM4 shRNA), the negative control group (empty lentiviral transfection), and the control group (untreated). Cell viability and proliferation were assessed using CCK-8 and BrdU assays. Transwell migration and invasion assays were performed to evaluate the effects of TPM4 on the migratory and invasive capacities of thyroid cancer cells. Results TPM4 expression was significantly upregulated in thyroid cancer (P < 0.05) and correlated with TNM staging (P < 0.05). Patients with higher TPM4 expression in advanced TNM stages exhibited poorer prognosis (P < 0.05). GSEA results indicated that high TPM4 expression was enriched in gene sets associated with epithelial-mesenchymal transition, inflammatory response, P53 signaling pathway, and cell cycle. Following TPM4 knockdown in K1 cells, thyroid cancer cell growth was slowed (P < 0.01), proliferative activity was decreased (P < 0.001), and invasion and migration abilities were significantly impaired (P < 0.001). Conclusion TPM4 is highly expressed in thyroid cancer and promotes the invasion and migration capabilities of thyroid cancer cells. -
Key words:
- Thyroid cancer /
- Tropomyosin 4 (TPM4) /
- Cell migration /
- Cell invasion
-
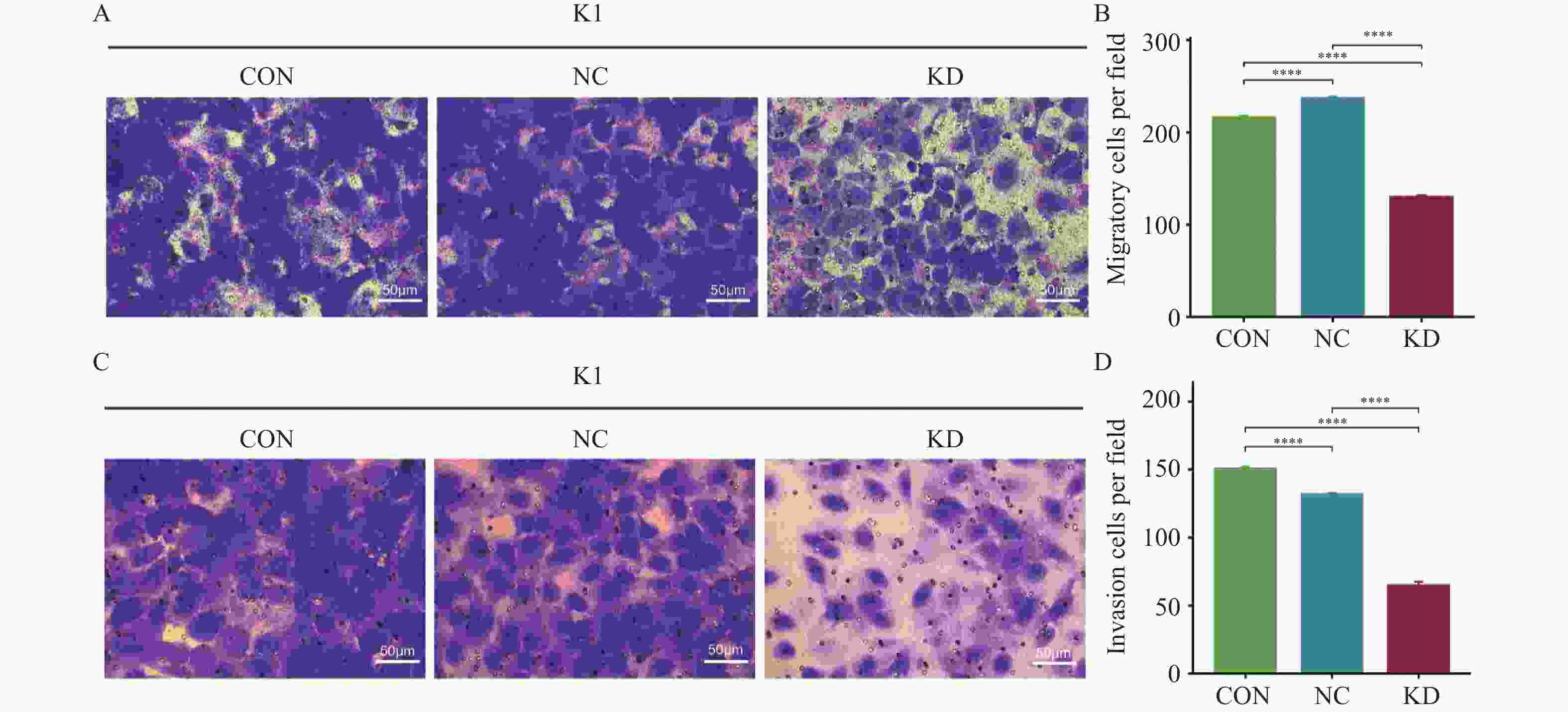
图 8 抑制TPM4后甲状腺癌细胞迁移和侵袭结果($ \bar x \pm s $,n = 3)
A:Transwell 检测细胞迁移能力(×200);B:Tran swell 检测细胞迁移能力结果统计;C:侵袭实验检测细胞侵袭能力(×200);D:侵袭实验检测细胞侵袭能力结果统计;CON:未经任何转染处理的K1细胞;NC:正常K1细胞、加阴性对照病毒感染的细胞组;KD:正常K1细胞、加TPM4基因shRNA慢病毒感染的细胞组;****P < 0.0001。
Figure 8. Invasion and migration results of thyroid cancer cells after TPM4 inhibition($ \bar x \pm s $,n = 3)
表 1 RT-qPCR引物序列信息
Table 1. RT-qPCR primers sequence information
基因 引物方向 序列(5'→3') 扩增片段大小(bp) TPM4 上游引物 TTGAGGAGGAGTTGGACAGGG 234 下游引物 CCAGGATGACCAGCTTACGAG 234 GAPDH 上游引物 TGACTTCAACAGCGACACCCA 121 下游引物 CACCCTGTTGCTGTAGCCAAA 121 -
[1] Li J, Li Z, Zhao P. Diagnosis and prognosis of thyroid cancer by immune-related genes[J]. Am J Clin Oncol, 2024, 47(1): 1-10. doi: 10.1097/COC.0000000000001048 [2] Han B, Zheng R, Zeng H, et al. Cancer incidence and mortality in China, 2022[J]. J Natl Cancer Cent, 2024, 4(1): 47-53. [3] Bray F, Laversanne M, Sung H, et al. Global cancer statistics 2022: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries[J]. CA Cancer J Clin, 2024, 74(3): 229-263. [4] Jeong S Y, Baek S M, Shin S, et al. Radiofrequency ablation of low-risk papillary thyroid microcarcinoma: A retrospective cohort study including patients with more than 10 years of follow-up[J]. Thyroid, 2025, 35(2): 143-152. doi: 10.1089/thy.2024.0535 [5] James J K, Nanda V. Comparative dynamics of tropomyosin in vertebrates and invertebrates[J]. Proteins, 2020, 88(2): 265-273. doi: 10.1002/prot.25797 [6] Caporali S, Calabrese C, Minieri M, et al. The miR-133a, TPM4 and TAp63γ role in myocyte differentiation microfilament remodelling and colon cancer progression[J]. Int J Mol Sci, 2021, 22(18): 9818. doi: 10.3390/ijms22189818 [7] Yan Y, Li J, Ye M, et al. Tropomyosin is potential markers for the diagnosis and prognosis of bladder cancer[J]. Dis Markers, 2022, 2022: 6936262. [8] Tomás G, Tarabichi M, Gacquer D, et al. A general method to derive robust organ-specific gene expression-based differentiation indices: application to thyroid cancer diagnostic[J]. Oncogene, 2012, 31(41): 4490-4498. doi: 10.1038/onc.2011.626 [9] Tarabichi M, Saiselet M, Trésallet C, et al. Revisiting the transcriptional analysis of primary tumours and associated nodal metastases with enhanced biological and statistical controls: application to thyroid cancer[J]. Br J Cancer, 2015, 112(10): 1665-1674. doi: 10.1038/bjc.2014.665 [10] von Roemeling C A, Marlow L A, Pinkerton A B, et al. Aberrant lipid metabolism in anaplastic thyroid carcinoma reveals stearoyl CoA desaturase 1 as a novel therapeutic target[J]. J Clin Endocrinol Metab, 2015, 100(5): E697-E709. doi: 10.1210/jc.2014-2764 [11] Subramanian A, Tamayo P, Mootha V K, et al. Gene set enrichment analysis: A knowledge-based approach for interpreting genome-wide expression profiles[J]. Proc Natl Acad Sci U S A, 2005, 102(43): 15545-15550. doi: 10.1073/pnas.0506580102 [12] Yang W, Wang Y, Liu G, et al. TPM4 condensates glycolytic enzymes and facilitates actin reorganization under hyperosmotic stress[J]. Cell Discov, 2024, 10(1): 120. doi: 10.1038/s41421-024-00744-2 [13] Marín-Quílez A, Vuelta E, Díaz-Ajenjo L, et al. A novel nonsense variant in TPM4 caused dominant macrothrombocytopenia, mild bleeding tendency and disrupted cytoskeleton remodeling[J]. J Thromb Haemost, 2022, 20(5): 1248-1255. doi: 10.1111/jth.15672 [14] Macwan R S, Ferrero G, Pardini B, et al. TPM4 overexpression drives colon epithelial cell tumorigenesis by suppressing differentiation and promoting proliferation[J]. Neoplasia, 2025, 59: 101093. doi: 10.1016/j.neo.2024.101093 [15] Tang H Y, Beer L A, Tanyi J L, et al. Protein isoform-specific validation defines multiple chloride intracellular channel and tropomyosin isoforms as serological biomarkers of ovarian cancer[J]. J Proteomics, 2013, 89: 165-178. doi: 10.1016/j.jprot.2013.06.016 [16] Lomnytska M I, Becker S, Bodin I, et al. Differential expression of ANXA6, HSP27, PRDX2, NCF2, and TPM4 during uterine cervix carcinogenesis: diagnostic and prognostic value[J]. Br J Cancer, 2011, 104(1): 110-119. doi: 10.1038/sj.bjc.6605992 [17] Faria P C B, Carneiro A P, Binato R, et al. Upregulation of tropomyosin alpha-4 chain in patients' saliva with oral squamous cell carcinoma as demonstrated by Phage display[J]. Sci Rep, 2019, 9(1): 18399. doi: 10.1038/s41598-019-54686-x [18] 赵月鸣, 韩秀娟, 邢德君. TPM4蛋白在结直肠癌及癌旁组织中的差异表达[J]. 吉林医学, 2021, 42(7): 1549-1552. doi: 10.3969/j.issn.1004-0412.2021.07.003 [19] Wang J, Yang Y, Du B. Clinical characterization and prognostic value of TPM4 and its correlation with epithelial-mesenchymal transition in glioma[J]. Brain Sci, 2022, 12(9): 1120. doi: 10.3390/brainsci12091120 [20] 郑文英, 陆细红, 陈嘉乐, 等. TPM4在胃癌细胞中的表达及其对胃癌细胞侵袭与迁移能力的影响[J]. 山西医科大学学报, 2020, 51(4): 296-300. [21] Guo Q, Zhao L, Yan N, et al. Integrated pan-cancer analysis and experimental verification of the roles of tropomyosin 4 in gastric cancer[J]. Front Immunol, 2023, 14: 1148056. doi: 10.3389/fimmu.2023.1148056 [22] Zhao L L, Liu Y J, Guo Q J, et al. TPM4 influences the initiation and progression of gastric cancer by modulating ferroptosis via SCD1[J]. Clin Exp Med, 2025, 25(1): 115. doi: 10.1007/s10238-025-01629-8 [23] 刘松柏, 刘鹏, 王兴, 等. TPM4对人胰腺癌细胞侵袭和迁移的影响[J]. 肝胆胰外科杂志, 2022, 34(8): 495-500. doi: 10.11952/j.issn.1007-1954.2022.08.011 [24] Zhao X, Jiang M, Wang Z. TPM4 promotes cell migration by modulating F-actin formation in lung cancer[J]. Onco Targets Ther, 2019, 12: 4055-4063. doi: 10.2147/OTT.S198542 [25] Zhou X, Zhu X, Yao J, et al. Comprehensive analysis of clinical prognosis and molecular immune characterization of tropomyosin 4 in pancreatic cancer[J]. Invest New Drugs, 2021, 39(6): 1469-1483. doi: 10.1007/s10637-021-01128-z -





 下载:
下载: